Диплом на тему Опыт и перспективы медицинского страхования в Российской Федерации
Работа добавлена на сайт bukvasha.net: 2015-05-31Поможем написать учебную работу
Если у вас возникли сложности с курсовой, контрольной, дипломной, рефератом, отчетом по практике, научно-исследовательской и любой другой работой - мы готовы помочь.

Предоплата всего
от 25%

Подписываем
договор
Рецензия
РЕЦЕНЗИЯ НА ВЫПУСКНУЮ КВАЛИФИКАЦИОННУЮ РАБОТУ
ТЕМА: "Медицинское страхование в РФ: опыт и перспективы"
СТУДЕНТКА_________________________________________________
Студентка подробно рассмотрела сущность медицинского страхования. Проанализировала проблемы в данной области и определила направления дальнейшего развития как ДМС так и ОМС.
Данная работа представляет практическую ценность и значимость в связи с тем, что она является первым комплексным исследованием большого круга теоретических и практических проблем регулирования медицинского страхования в России, как части системы социального страхования.
Выпускная квалификационная работа выполнена на высоком уровне и может быть отмечена за научную новизну и практическую ценность Использовано большое количество статистических данных. Материал изложен грамотно и доступно. Соблюдены все требования к написанию работы.
Выпускная квалификационная работа заслуживает положительной оценки.
Рецензент: ___________________
Список сокращений
ДМС - добровольное медицинское страхование
ОМС - обязательное медицинское страхование
ЛПУ - лечебно-профилактическое учреждение
СМО - страховой медицинский орган
ДМС - договор медицинского страхования
ЕСН -единый социальный налог
ФФОМС - федеральный фонд обязательного медицинского страхования
ТФОМС -территориальный фонд обязательного медицинского страхования
Содержание
Введение
Глава 1. Социально-экономическая природа медицинского страхования
1.1 История развития медицинского страхования в России
1.2 Сущность медицинского страхования
1.3 Правовое регулирование медицинского страхования
1.4 Финансовые основы медицинского страхования
Глава 2. Организация медицинского страхования в России: проблемы, сущность
2.1 Общие проблемы системы медицинского страхования
2.2 Государственный фонд обязательного медицинского страхования
3.1 Изменения в ОМС в результате реализации Национальных проектов
3.2 Концептуальные основы модернизации медицинского страхования
3.3 Перспективы развития ДМС и ОМС
Заключение
Список использованных источников литературы
Медицинское страхование представляет собой совокупность видов страхования, предусматривающих обязанности страховщика по осуществлению страховых выплат (выплат страхового обеспечения) в размере частичной или полной компенсации дополнительных расходов застрахованного, вызванных обращением застрахованного в медицинские учреждения за медицинскими услугами, включенными в программу медицинского страхования.
Формирование системы социального страхования представляет собой комплексную проблему, решение которой будет зависеть от уровня экономического развития страны и ее социальной политики, от роли государства в экономике и его взаимоотношений с гражданами.
Личное страхование, так же как и имущественное, может осуществляться в форме обязательного и добровольного страхования.
В обязательном порядке страхуется жизнь и здоровье военнослужащих, граждан, призванных на военные сборы, лиц рядового и начальствующего состава органов внутренних дел РФ, государственной противопожарной службы, органов по контролю за оборотом наркотических средств и психотропных веществ, сотрудников учреждений и органов уголовно-исполнительной системы.
Система ОМС существует уже достаточно долгий период, однако научных работ, посвященных анализу законодательства, которым оно регулируется, правовым проблемам, опубликовано ограниченное число. Степень научной, теоретической изученности юридического аспекта обязательного медицинского страхования явно несоразмерна со степенью его социального значения для общества.
Большинство опубликованных работ касаются медицинской стороны обязательного медицинского страхования: качества медицинских услуг, степени их доступности для среднестатистического гражданина, состояния материальной базы медицинских учреждений, работающих в области ОМС. В правовых работах, как правило, так или иначе анализировался лишь один вопрос: степень реализации права застрахованного гражданина на получение бесплатной медицинской помощи надлежащего качества. Исследователей прежде всего интересовали условия наступления юридической ответственности лечебных учреждений или отдельных медицинских работников при нанесении их действиями (бездействием) вреда здоровью граждан.
В настоящее время нет опубликованных научных работ, посвященных комплексному изучению проблем регулирования обязательного медицинского страхования и поиску путей их решения для дальнейшей оптимизации системы медицинского страхования. Проведение такого исследования и является целью настоящего диплома.
Предметом исследования является система медицинского страхования России.
Методологическую основу составляют различные методы научного познания, используемые в исследовании как теоретических, так и практических вопросов. В работе использованы такие методы познания, как сравнение и обобщение, анализ и синтез, определение общего и частного. Наряду с основными общенаучными методами исследования использованы и такие частнонаучные методы, как статистический, системно-структурный, сравнительно-правовой, обобщение экономических и статистических данных.
Научной базой исследования явились труды ученых, внесших вклад в правовую и экономическую науки. Большое значение при написании настоящего исследования имели труды Н.Г. Александрова, B. C. Андреева, К.С. Батыгина, С.Н. Братуся, Н.А. Вигдорчика, Ж.А. Горбачевой, К.Н. Гусова, А.И. Денисова, В.М. Дурденевского, Л.В. Забелина, М.Л. Захарова, Р.И. Ивановой, Р.З. Лившица, М.Н. Марченко, Е.Е. Мачульской, В.Г. Павлюченко, В.Д. Ройка, В.А. Тарасовой, Э.Г. Тучковой, М.Ю. Федоровой, В.Ш. Шайхатдинова и др.
Эмпирическую основу исследования составили Конституция РФ, Основы законодательства об охране здоровья граждан в Российской Федерации, Гражданский, Трудовой, Налоговый, Бюджетный кодексы РФ, федеральные законы, акты Президента и Правительства РФ, ведомственные нормативные акты.
Научная новизна работы предопределена тем, что она является первым комплексным исследованием большого круга теоретических и практических проблем регулирования медицинского страхования в России, как части системы социального страхования.
1 этап. С марта 1861 по июнь1903 года
В 1861 г. был принят первый законодательный акт, вводивший элементы обязательного страхования в России. В соответствии с этим законом при казенных горных заводах учреждались товарищества, а при товариществах - вспомогательные кассы, в задачи которых входило: выдача пособий по временной нетрудоспособности, а также пенсий участникам товарищества и их семьям, прием вкладов и выдача ссуд. Участниками вспомогательной кассы при горных заводах стали рабочие, которые уплачивали в кассу установленные взносы (в пределах 2-3 процентов заработной платы). В 1866 г. был принят Закон, предусматривающий создание при фабриках и заводах больниц. Согласно этому Закону к работодателям, владельцам фабрик и заводов предъявлялось требование иметь больницы, число коек в которых исчислялось по количеству рабочих на предприятии: 1 койка на 100 работающих.
2 этап. С июня 1903 - по июнь 1912 года
Особое значение в становлении обязательного медицинского страхования в России имел принятый в 1903 г. Закон \"О вознаграждении граждан, потерпевших вследствие несчастного случая, рабочих и служащих, а равно членов их семейств на предприятиях фабрично-заводской, горной и горнозаводской промышленности\". По данному Закону работодатель нес ответственность за ущерб, нанесенный здоровью при несчастных случаях на производстве, предусматривалась обязанность предпринимателя и казны выплачивать вознаграждение потерпевшим или членам их семей в виде пособий и пенсий.
3 этап. С июня 1912 по июль 1917 года
В 1912 г. III Государственной Думой было сделано немало для социального обновления страны, в том числе 23.06.1912 г. был принят Закон о страховании рабочих на случай болезни и несчастных случаев. В декабре 1912 г. был учрежден Совет по делам страхования. В январе 1913 г. в Москве и Санкт-Петербурге открылись Присутствия по делам страхования. С июня-июля 1913 г. были созданы больничные кассы на многих территориях Российской Империи. В январе 1914 г. начали появляться страховые товарищества по обеспечению рабочих при несчастных случаях. По Закону 1912 г. врачебная помощь за счет предпринимателя оказывалась участнику больничной кассы в четырех видах:
Первоначальная помощь при внезапных заболеваниях и несчастных случаях.
Амбулаторное лечение.
Родовспоможение.
Больничное (коечное) лечение с полным содержанием больного.
4 этап. С июля 1917 по октябрь 1917 года
После Февральской революции 1917 г. к власти пришло Временное правительство, которое с первых шагов своей деятельности начало реформы в области обязательного медицинского страхования (Новелла от 25.07.1917 г), включающие следующие основные концептуальные положения:
Расширение круга застрахованных, но не на все категории работающих (поскольку одномоментно это технически было сделать невозможно, были выделены категории застрахованных).
Предоставление права больничным кассам объединяться, при необходимости, в общие кассы без согласия предпринимателей и Страхового присутствия (окружные, общегородские больничные кассы).
Повышены требования к самостоятельным больничным кассам по числу участников: в них должно было быть не менее 500 человек.
Полное самоуправление больничных касс работающими, без участия предпринимателей.
Временным правительством были приняты четыре законодательных акта по социальному страхованию, в которых серьёзно пересматривались и исправлялись многие недостатки Закона, принятого III Государственной Думой в 1912 г.
5 этап. С октября 1917 по ноябрь 1921 года
Советская власть начала свою деятельность по реформе социального страхования с Декларации Народного комиссара труда от 30 октября (12 ноября) 1917 г. о введении в России \"полного социального страхования\". Основные положения Декларации были следующие:
распространение страхования на всех без исключения наемных рабочих, а также на городскую и сельскую бедноту;
распространение страхования на все виды потери трудоспособности (на случай болезни, увечья, инвалидности, старости, материнства, вдовства, сиротства, безработицы);
возложение всех расходов по страхованию на предпринимателей и государство;
возмещение полного заработка в случае утраты трудоспособности и безработицы;
Проводимые Советским Правительством реформы способствовали осуществлению полного социального страхования на началах полной централизации. Логическим продолжением начатой политики слияния наркомздравовской и страховой медицины стало принятие Декрета от 31.10 1918 г., которым было утверждено \"Положение о социальном обеспечении трудящихся\". В новом Положении термин \"страхование\" был заменен на термин \"обеспечение\". Это соответствовало концепции Советского Правительства о том, что через год после Октябрьской революции капитализм уже ликвидирован и Россия стала \"социалистической" и, следовательно, капиталистический институт социального страхования должен был уступить свое место социалистическому институту социального обеспечения. Содержание Декрета от 31.10 1918 г. полностью этому соответствовало. 19.02.1919 г.В.И. Ленин подписал Декрет \"О передаче всей лечебной части бывших больничных касс Народному Комиссариату Здравоохранения", в результате чего все лечебное дело передавалось Народному Комиссариату Здравоохранения и его отделам на местах. Таким образом, этим Декретом кассовая медицина упразднялась. Результаты такой реформы на первых порах в деле борьбы с инфекционными заболеваниями были достаточно убедительными. Значительно снизились уровень заболеваемости социальными болезнями (туберкулезом, сифилисом и др.), детская смертность и т.д. .
6 этап. С ноября 1921 по 1929 год
C 1921 г. в стране была провозглашена новая экономическая политика, и Правительство вновь обратилось к элементам страховой медицины, о чем свидетельствуют постановления Совета Народных Комиссаров и ВЦИК за период с 1921 по 1929 г.15.11.1921 г. издается Декрет \"О социальном страховании лиц, занятых наемным трудом", в соответствии с которым вновь вводится социальное страхование, распространяющееся на все случаи временной и стойкой утраты трудоспособности. Для организации социального страхования на случай болезни были установлены страховые взносы, ставки которых определялись Советом Народных Комиссаров и дифференцировались в зависимости от числа занятых на предприятии лиц и условий труда. Впервые этим Декретом устанавливался порядок взимания взносов, при этом основными сборщиками стали комиссии по охране труда и социального обеспечения.
7 этап. С 1929 по июнь 1991 года
Этот этап можно охарактеризовать как период государственного здравоохранения, в течение которого в силу объективной политической и экономической ситуации сформировался остаточный принцип финансирования системы охраны здоровья.
8 этап. С июня 1991 года по настоящее время
И лишь с принятием Закона РСФСР \"О медицинском страховании граждан в РСФСР\" 28 июня 1991 г. можно начать говорить о новом этапе в развитии и дальнейшем продвижении социально значимой идеи обязательного медицинского страхования в нашей стране.
Развитие добровольного медицинского страхования:
ДМС вновь появилось на российском рынке страховых услуг только в 1991 г.
Сначала рассмотрим развитие договоров ДМС и вносимые в них изменения.
В период 1991-1993 гг. основу ДМС составляли договора, предусматривающие:
уплату страхователем страховой премии, включающей в себя стоимость гарантированного договором лечения, а также расходы на ведение дела;
прикрепление застрахованного контингента к выбранному страхователем лечебному учреждению или учреждениям;
оплату фактически оказанных в рамках программы услуг;
возврат страхователю (застрахованным) неизрасходованного на оплату лечения страхового взноса.
В указанных договорах ответственность страховщика ограничивалась размером уплаченного взноса, иногда за минусом расходов на ведение дела. В силу специфики налогообложения договоры ДМС стали использоваться страхователями - юридическими лицами не столько для обеспечения застрахованным гарантий получения предусмотренной договором медицинской помощи, сколько в основном для выплат дополнительных средств своим сотрудникам через возврат неизрасходованного взноса.
В период с 1993 по 1994 г. появляются договора ДМС, предусматривающие предел ответственности страховщика по оплате застрахованным медицинских в размере страховой суммы, превышающей величину страхового взноса. Эти виды договоров появились в силу постепенного развития страхового рынка и в результате усиления требований в отношении соблюдения принципов страхования со стороны Федеральной службы России по надзору за страховой деятельностью. Данные виды страхования возврат страховых взносов уже не предусматривают.д.остаточно распространенными становятся варианты, предусматривающие страхование на предоставление медицинской помощи по монополису в виде оказания услуг по госпитализации или разового оказания медицинской услуги. Однако размер страхового взноса зависит в большей степени от стоимости медицинской услуги и не отражает реальной стоимости риска.
Третий этап развития ДМС начался с 1995г., когда страховщикам было запрещено проводить операции ДМС по договорам, предусматривающим возврат страхователю неизрасходованной на оплату лечения части страхового взноса по окончании срока страхования. С этого момента становится актуальным вопрос о необходимости проведения медицинского страхования как одного из классических рисковых видов страхования, позволяющего страховой компании брать на себя обязательства по предоставлению медицинской помощи без лимита.
обязательном (ОМС)
добровольное (ДМС).
ОМС является составной частью государственного социального страхования и обеспечивает всем гражданам РФ равные возможности в получении медицинской и лекарственной помощи, предоставляемой за счет средств обязательного медицинского страхования в объеме и на условиях, соответствующих программам обязательного медицинского страхования.
В отличие от обязательного ДМС осуществляется на основе программ добровольного медицинского страхования и обеспечивает гражданам получение дополнительных медицинских и иных услуг сверх установленных программами обязательного медицинского страхования. При этом добровольное медицинское страхование может быть как коллективным, так и индивидуальным. РЕЦЕНЗИЯ НА ВЫПУСКНУЮ КВАЛИФИКАЦИОННУЮ РАБОТУ
ТЕМА: "Медицинское страхование в РФ: опыт и перспективы"
СТУДЕНТКА_________________________________________________
Студентка подробно рассмотрела сущность медицинского страхования. Проанализировала проблемы в данной области и определила направления дальнейшего развития как ДМС так и ОМС.
Данная работа представляет практическую ценность и значимость в связи с тем, что она является первым комплексным исследованием большого круга теоретических и практических проблем регулирования медицинского страхования в России, как части системы социального страхования.
Выпускная квалификационная работа выполнена на высоком уровне и может быть отмечена за научную новизну и практическую ценность Использовано большое количество статистических данных. Материал изложен грамотно и доступно. Соблюдены все требования к написанию работы.
Выпускная квалификационная работа заслуживает положительной оценки.
Рецензент: ___________________
Список сокращений
ДМС - добровольное медицинское страхование
ОМС - обязательное медицинское страхование
ЛПУ - лечебно-профилактическое учреждение
СМО - страховой медицинский орган
ДМС - договор медицинского страхования
ЕСН -единый социальный налог
ФФОМС - федеральный фонд обязательного медицинского страхования
ТФОМС -территориальный фонд обязательного медицинского страхования
Содержание
Введение
Глава 1. Социально-экономическая природа медицинского страхования
1.1 История развития медицинского страхования в России
1.2 Сущность медицинского страхования
1.3 Правовое регулирование медицинского страхования
1.4 Финансовые основы медицинского страхования
Глава 2. Организация медицинского страхования в России: проблемы, сущность
2.1 Общие проблемы системы медицинского страхования
2.2 Государственный фонд обязательного медицинского страхования
3.1 Изменения в ОМС в результате реализации Национальных проектов
3.2 Концептуальные основы модернизации медицинского страхования
3.3 Перспективы развития ДМС и ОМС
Заключение
Список использованных источников литературы
Введение
Медицинское страхование представляет собой совокупность видов страхования, предусматривающих обязанности страховщика по осуществлению страховых выплат (выплат страхового обеспечения) в размере частичной или полной компенсации дополнительных расходов застрахованного, вызванных обращением застрахованного в медицинские учреждения за медицинскими услугами, включенными в программу медицинского страхования. Формирование системы социального страхования представляет собой комплексную проблему, решение которой будет зависеть от уровня экономического развития страны и ее социальной политики, от роли государства в экономике и его взаимоотношений с гражданами.
Личное страхование, так же как и имущественное, может осуществляться в форме обязательного и добровольного страхования.
В обязательном порядке страхуется жизнь и здоровье военнослужащих, граждан, призванных на военные сборы, лиц рядового и начальствующего состава органов внутренних дел РФ, государственной противопожарной службы, органов по контролю за оборотом наркотических средств и психотропных веществ, сотрудников учреждений и органов уголовно-исполнительной системы.
Система ОМС существует уже достаточно долгий период, однако научных работ, посвященных анализу законодательства, которым оно регулируется, правовым проблемам, опубликовано ограниченное число. Степень научной, теоретической изученности юридического аспекта обязательного медицинского страхования явно несоразмерна со степенью его социального значения для общества.
Большинство опубликованных работ касаются медицинской стороны обязательного медицинского страхования: качества медицинских услуг, степени их доступности для среднестатистического гражданина, состояния материальной базы медицинских учреждений, работающих в области ОМС. В правовых работах, как правило, так или иначе анализировался лишь один вопрос: степень реализации права застрахованного гражданина на получение бесплатной медицинской помощи надлежащего качества. Исследователей прежде всего интересовали условия наступления юридической ответственности лечебных учреждений или отдельных медицинских работников при нанесении их действиями (бездействием) вреда здоровью граждан.
В настоящее время нет опубликованных научных работ, посвященных комплексному изучению проблем регулирования обязательного медицинского страхования и поиску путей их решения для дальнейшей оптимизации системы медицинского страхования. Проведение такого исследования и является целью настоящего диплома.
Предметом исследования является система медицинского страхования России.
Методологическую основу составляют различные методы научного познания, используемые в исследовании как теоретических, так и практических вопросов. В работе использованы такие методы познания, как сравнение и обобщение, анализ и синтез, определение общего и частного. Наряду с основными общенаучными методами исследования использованы и такие частнонаучные методы, как статистический, системно-структурный, сравнительно-правовой, обобщение экономических и статистических данных.
Научной базой исследования явились труды ученых, внесших вклад в правовую и экономическую науки. Большое значение при написании настоящего исследования имели труды Н.Г. Александрова, B. C. Андреева, К.С. Батыгина, С.Н. Братуся, Н.А. Вигдорчика, Ж.А. Горбачевой, К.Н. Гусова, А.И. Денисова, В.М. Дурденевского, Л.В. Забелина, М.Л. Захарова, Р.И. Ивановой, Р.З. Лившица, М.Н. Марченко, Е.Е. Мачульской, В.Г. Павлюченко, В.Д. Ройка, В.А. Тарасовой, Э.Г. Тучковой, М.Ю. Федоровой, В.Ш. Шайхатдинова и др.
Эмпирическую основу исследования составили Конституция РФ, Основы законодательства об охране здоровья граждан в Российской Федерации, Гражданский, Трудовой, Налоговый, Бюджетный кодексы РФ, федеральные законы, акты Президента и Правительства РФ, ведомственные нормативные акты.
Научная новизна работы предопределена тем, что она является первым комплексным исследованием большого круга теоретических и практических проблем регулирования медицинского страхования в России, как части системы социального страхования.
Глава 1. Социально-экономическая природа медицинского страхования
1.1 История развития медицинского страхования в России
Развитие и формирование системы обязательного медицинского страхования в России проходило в несколько этапов. [1]1 этап. С марта 1861 по июнь1903 года
В 1861 г. был принят первый законодательный акт, вводивший элементы обязательного страхования в России. В соответствии с этим законом при казенных горных заводах учреждались товарищества, а при товариществах - вспомогательные кассы, в задачи которых входило: выдача пособий по временной нетрудоспособности, а также пенсий участникам товарищества и их семьям, прием вкладов и выдача ссуд. Участниками вспомогательной кассы при горных заводах стали рабочие, которые уплачивали в кассу установленные взносы (в пределах 2-3 процентов заработной платы). В 1866 г. был принят Закон, предусматривающий создание при фабриках и заводах больниц. Согласно этому Закону к работодателям, владельцам фабрик и заводов предъявлялось требование иметь больницы, число коек в которых исчислялось по количеству рабочих на предприятии: 1 койка на 100 работающих.
2 этап. С июня 1903 - по июнь 1912 года
Особое значение в становлении обязательного медицинского страхования в России имел принятый в 1903 г. Закон \"О вознаграждении граждан, потерпевших вследствие несчастного случая, рабочих и служащих, а равно членов их семейств на предприятиях фабрично-заводской, горной и горнозаводской промышленности\". По данному Закону работодатель нес ответственность за ущерб, нанесенный здоровью при несчастных случаях на производстве, предусматривалась обязанность предпринимателя и казны выплачивать вознаграждение потерпевшим или членам их семей в виде пособий и пенсий.
3 этап. С июня 1912 по июль 1917 года
В 1912 г. III Государственной Думой было сделано немало для социального обновления страны, в том числе 23.06.1912 г. был принят Закон о страховании рабочих на случай болезни и несчастных случаев. В декабре 1912 г. был учрежден Совет по делам страхования. В январе 1913 г. в Москве и Санкт-Петербурге открылись Присутствия по делам страхования. С июня-июля 1913 г. были созданы больничные кассы на многих территориях Российской Империи. В январе 1914 г. начали появляться страховые товарищества по обеспечению рабочих при несчастных случаях. По Закону 1912 г. врачебная помощь за счет предпринимателя оказывалась участнику больничной кассы в четырех видах:
Первоначальная помощь при внезапных заболеваниях и несчастных случаях.
Амбулаторное лечение.
Родовспоможение.
Больничное (коечное) лечение с полным содержанием больного.
4 этап. С июля 1917 по октябрь 1917 года
После Февральской революции 1917 г. к власти пришло Временное правительство, которое с первых шагов своей деятельности начало реформы в области обязательного медицинского страхования (Новелла от 25.07.1917 г), включающие следующие основные концептуальные положения:
Расширение круга застрахованных, но не на все категории работающих (поскольку одномоментно это технически было сделать невозможно, были выделены категории застрахованных).
Предоставление права больничным кассам объединяться, при необходимости, в общие кассы без согласия предпринимателей и Страхового присутствия (окружные, общегородские больничные кассы).
Повышены требования к самостоятельным больничным кассам по числу участников: в них должно было быть не менее 500 человек.
Полное самоуправление больничных касс работающими, без участия предпринимателей.
Временным правительством были приняты четыре законодательных акта по социальному страхованию, в которых серьёзно пересматривались и исправлялись многие недостатки Закона, принятого III Государственной Думой в 1912 г.
5 этап. С октября 1917 по ноябрь 1921 года
Советская власть начала свою деятельность по реформе социального страхования с Декларации Народного комиссара труда от 30 октября (12 ноября) 1917 г. о введении в России \"полного социального страхования\". Основные положения Декларации были следующие:
распространение страхования на всех без исключения наемных рабочих, а также на городскую и сельскую бедноту;
распространение страхования на все виды потери трудоспособности (на случай болезни, увечья, инвалидности, старости, материнства, вдовства, сиротства, безработицы);
возложение всех расходов по страхованию на предпринимателей и государство;
возмещение полного заработка в случае утраты трудоспособности и безработицы;
Проводимые Советским Правительством реформы способствовали осуществлению полного социального страхования на началах полной централизации. Логическим продолжением начатой политики слияния наркомздравовской и страховой медицины стало принятие Декрета от 31.10 1918 г., которым было утверждено \"Положение о социальном обеспечении трудящихся\". В новом Положении термин \"страхование\" был заменен на термин \"обеспечение\". Это соответствовало концепции Советского Правительства о том, что через год после Октябрьской революции капитализм уже ликвидирован и Россия стала \"социалистической" и, следовательно, капиталистический институт социального страхования должен был уступить свое место социалистическому институту социального обеспечения. Содержание Декрета от 31.10 1918 г. полностью этому соответствовало. 19.02.1919 г.В.И. Ленин подписал Декрет \"О передаче всей лечебной части бывших больничных касс Народному Комиссариату Здравоохранения", в результате чего все лечебное дело передавалось Народному Комиссариату Здравоохранения и его отделам на местах. Таким образом, этим Декретом кассовая медицина упразднялась. Результаты такой реформы на первых порах в деле борьбы с инфекционными заболеваниями были достаточно убедительными. Значительно снизились уровень заболеваемости социальными болезнями (туберкулезом, сифилисом и др.), детская смертность и т.д. .
6 этап. С ноября 1921 по 1929 год
C 1921 г. в стране была провозглашена новая экономическая политика, и Правительство вновь обратилось к элементам страховой медицины, о чем свидетельствуют постановления Совета Народных Комиссаров и ВЦИК за период с 1921 по 1929 г.15.11.1921 г. издается Декрет \"О социальном страховании лиц, занятых наемным трудом", в соответствии с которым вновь вводится социальное страхование, распространяющееся на все случаи временной и стойкой утраты трудоспособности. Для организации социального страхования на случай болезни были установлены страховые взносы, ставки которых определялись Советом Народных Комиссаров и дифференцировались в зависимости от числа занятых на предприятии лиц и условий труда. Впервые этим Декретом устанавливался порядок взимания взносов, при этом основными сборщиками стали комиссии по охране труда и социального обеспечения.
7 этап. С 1929 по июнь 1991 года
Этот этап можно охарактеризовать как период государственного здравоохранения, в течение которого в силу объективной политической и экономической ситуации сформировался остаточный принцип финансирования системы охраны здоровья.
8 этап. С июня 1991 года по настоящее время
И лишь с принятием Закона РСФСР \"О медицинском страховании граждан в РСФСР\" 28 июня 1991 г. можно начать говорить о новом этапе в развитии и дальнейшем продвижении социально значимой идеи обязательного медицинского страхования в нашей стране.
Развитие добровольного медицинского страхования:
ДМС вновь появилось на российском рынке страховых услуг только в 1991 г.
Сначала рассмотрим развитие договоров ДМС и вносимые в них изменения.
В период 1991-1993 гг. основу ДМС составляли договора, предусматривающие:
уплату страхователем страховой премии, включающей в себя стоимость гарантированного договором лечения, а также расходы на ведение дела;
прикрепление застрахованного контингента к выбранному страхователем лечебному учреждению или учреждениям;
оплату фактически оказанных в рамках программы услуг;
возврат страхователю (застрахованным) неизрасходованного на оплату лечения страхового взноса.
В указанных договорах ответственность страховщика ограничивалась размером уплаченного взноса, иногда за минусом расходов на ведение дела. В силу специфики налогообложения договоры ДМС стали использоваться страхователями - юридическими лицами не столько для обеспечения застрахованным гарантий получения предусмотренной договором медицинской помощи, сколько в основном для выплат дополнительных средств своим сотрудникам через возврат неизрасходованного взноса.
В период с 1993 по 1994 г. появляются договора ДМС, предусматривающие предел ответственности страховщика по оплате застрахованным медицинских в размере страховой суммы, превышающей величину страхового взноса. Эти виды договоров появились в силу постепенного развития страхового рынка и в результате усиления требований в отношении соблюдения принципов страхования со стороны Федеральной службы России по надзору за страховой деятельностью. Данные виды страхования возврат страховых взносов уже не предусматривают.д.остаточно распространенными становятся варианты, предусматривающие страхование на предоставление медицинской помощи по монополису в виде оказания услуг по госпитализации или разового оказания медицинской услуги. Однако размер страхового взноса зависит в большей степени от стоимости медицинской услуги и не отражает реальной стоимости риска.
Третий этап развития ДМС начался с 1995г., когда страховщикам было запрещено проводить операции ДМС по договорам, предусматривающим возврат страхователю неизрасходованной на оплату лечения части страхового взноса по окончании срока страхования. С этого момента становится актуальным вопрос о необходимости проведения медицинского страхования как одного из классических рисковых видов страхования, позволяющего страховой компании брать на себя обязательства по предоставлению медицинской помощи без лимита.
1.2 Сущность медицинского страхования
Статьей 1 Закона РФ от 28.06.1991 N 1499-1 "О медицинском страховании граждан в Российской Федерации" (далее - Закон N 1499-1) определено, что медицинское страхование является формой социальной защиты интересов населения в охране здоровья. Медицинское страхование осуществляется в двух видах:обязательном (ОМС)
добровольное (ДМС).
ОМС является составной частью государственного социального страхования и обеспечивает всем гражданам РФ равные возможности в получении медицинской и лекарственной помощи, предоставляемой за счет средств обязательного медицинского страхования в объеме и на условиях, соответствующих программам обязательного медицинского страхования.
В качестве субъектов медицинского страхования, согласно ст.2 Закона N 1499-1, выступают:
гражданин;
страхователь;
страховая медицинская организация;
медицинское учреждение.
Страхователями при ОМС являются:
органы исполнительной власти субъектов РФ и органы местного самоуправления (для неработающего населения);
организации, физические лица, зарегистрированные в качестве индивидуальных предпринимателей, частные нотариусы, адвокаты, физические лица, заключившие трудовые договоры с работниками, а также выплачивающие по договорам гражданско-правового характера вознаграждения, на которые в соответствии с законодательством РФ начисляются налоги в части, подлежащей зачислению в ФОМС (для работающего населения).
Страхователями при ДМС выступают:
отдельные граждане, обладающие гражданской дееспособностью;
предприятия, представляющие интересы граждан.
Страховые медицинские организации - юридические лица, осуществляющие медицинское страхование и имеющие государственное разрешение (лицензию) на право заниматься медицинским страхованием.
Медицинскими учреждениями в системе медицинского страхования являются имеющие лицензии лечебно-профилактические учреждения (ЛПУ), научно-исследовательские и медицинские институты, другие учреждения, оказывающие медицинскую помощь, а также лица, осуществляющие медицинскую деятельность как индивидуально, так и коллективно. Медицинские учреждения, осуществляющие свою деятельность на основании договоров со страховыми медицинскими организациями, получают соответствующую плату за оказание застрахованным медицинской помощи и иных услуг. При этом согласно ст.24 Закона 1499-1 тарифы на медицинские и иные услуги при ДМС устанавливаются по соглашению между СМО и предприятием, организацией, учреждением или лицом, предоставляющим эти услуги.
Статьей 4 Закона N 1499-1 установлено, что медицинское страхование осуществляется в форме договора, заключаемого между субъектами медицинского страхования. При этом данные субъекты выполняют обязательства по заключенному договору в соответствии с законодательством РФ. Договор медицинского страхования является соглашением между страхователем и страховой медицинской организацией, на основании которого последняя обязуется организовывать и финансировать предоставление застрахованным медицинской помощи определенного объема и качества или иных услуг по программам медицинского страхования.
Договор медицинского страхования должен содержать:
наименования сторон;
сроки действия договора;
численность застрахованных;
размер, сроки и порядок внесения страховых взносов;
перечень медицинских услуг, соответствующих программам обязательного или добровольного медицинского страхования;
права, обязанности, ответственность сторон и иные не противоречащие законодательству РФ условия.
Договоры страхования заключаются в соответствии с требованиями действующего законодательства (ст.934, 940, 942-943 ГК РФ). Форма типовых договоров обязательного и добровольного медицинского страхования, порядок и условия их заключения устанавливаются Советом министров РФ. Относительно ДМС такая форма утверждена Постановлением N 41.
Обратите внимание: место и время заключения договора законодательством жестко не регламентируются. Однако указание номера, даты и места подписания договора в дальнейшем могут иметь значение при определении ряда правоотношений, например, место проведения судебного разбирательства в случае возникновения спора по договору.
Договор медицинского страхования считается заключенным с момента уплаты первого страхового взноса, если условиями договора не установлено иное. Размер страхового взноса на ДМС, в соответствии со ст.17 Закона N 1499-1, определяется по соглашению сторон.
Следует отличать действие страхования (осуществления страховой защиты путем страховых выплат при наступлении страховых случае) от срока страхования. Срок страхования - это период (календарный срок) действия договора ДМС. Действие страхования начинается с момента вступления договора страхования в силу, то есть уплаты страхователем страховой премии или первого ее взноса, если согласно ст.957 ГК РФ договором не предусмотрено иное. Завершается страховая защита обычно с истечением срока действия договора или досрочно при выполнении страховщиком своих обязательств перед страхователем по страховым выплатам в размере страховой суммы, предусмотренной договором.
При уплате страховой премии в рассрочку неуплата очередного страхового взноса при ДМС, согласно ч.3, 4 ст.954 ГК РФ, может служить основанием для страховщика не осуществлять страховую защиту в течение определенного правилами страхования периода (до уплаты взноса) либо расторгнуть договор страхования досрочно. Таким образом, действие страхования по продолжительности может не совпадать со сроком страхования.
В соответствии со ст.970 ГК РФ медицинское страхование является специальным видом страхования. Нормы гл.48 ГК РФ применяются к медицинскому страхованию, поскольку о данном страховании не установлено иное. [2]
Условия договора могут быть изменены при наличии существенных причин по письменному соглашению сторон. Договор страхования прекращается, и застрахованный теряет право на получение медицинской помощи по договору ДМС в случаях:
смерти застрахованного лица;
истечения срока действия договора страхования;
требования (инициативы) одной из сторон договора в случае нарушения другой стороной правил страхования;
ликвидации страховщика в порядке, установленном действующим законодательством;
ликвидации страхователя - юридического лица, если застрахованный не принял на себя обязательства по уплате страхового взноса;
принятия судом решения о признании договора недействительным, а также в некоторых других случаях, предусмотренных законодательством РФ.
Во всех случаях прекращения договора ДМС страхователь обязан вернуть страховщику страховой полис и страховые карточки, действие которых прекращается. При признании судом страхователя недееспособным либо ограниченным в дееспособности в период действия договора добровольного медицинского страхования его права и обязанности переходят к опекуну или попечителю, действующему в его интересах.
Страховой медицинский полис. Каждый гражданин, в отношении которого заключен договор медицинского страхования или который заключил такой договор самостоятельно, получает на руки страховой медицинский полис. Данная норма установлена ст.5 Закона N 1499-1. Также этой статьей предусмотрено, что форма страхового медицинского полиса и инструкция по его ведению утверждаются Советом министров РФ. В полисе указываются: фамилия, имя, отчество, пол, возраст, место работы, социальное положение, адрес застрахованного, а также срок действия договора.
При утрате полиса по личному заявлению гражданина, поданному представителю страхователя или в страховую медицинскую организацию, выдавшую полис, ему предоставляется дубликат полиса.
Практически у каждого гражданина Российской Федерации есть страховой медицинский полис, на основании которого населению оказывается бесплатная медицинская помощь в рамках программы обязательного медицинского страхования.
Организации и предприниматели, производящие выплаты физическим лицам, являются плательщиками единого социального налога. Определенная доля ЕСН уплачивается в фонды обязательного медицинского страхования (ОМС).
Законом РФ от 28.06.91 N 1499-1 "О медицинском страховании граждан в Российской Федерации" (далее - Закон о медицинском страховании) установлены два вида медицинского страхования: обязательное и добровольное. В статье 2 этого закона сказано, что в качестве субъектов медицинского страхования выступают граждане, страхователи, страховые медицинские организации и медицинские учреждения. Граждане являются застрахованными лицами. Кто будет для них страхователем по обязательному медицинскому страхованию, зависит от того, работают они или нет. Что касается работающих граждан, то страхователями выступают работодатели, заключившие с ними трудовые или гражданско-правовые договоры. Для неработающего населения страхователями являются органы исполнительной власти субъектов РФ и органы местного самоуправления.
Страховая медицинская организация осуществляет обязательное медицинское страхование только при наличии лицензии на право заниматься этой деятельностью.
В обязанности такой организации входит финансирование предоставления застрахованным лицам медицинской помощи по программам обязательного медицинского страхования. Медицинские учреждения осуществляют деятельность по оказанию медицинской помощи населению на основании лицензии.
С целью реализации государственной политики в области обязательного медицинского страхования граждан созданы федеральный и территориальные фонды обязательного медицинского страхования (далее - ФФОМС и ТФОМС).
Они аккумулируют поступающие от страхователей финансовые средства, разрабатывают правила обязательного медицинского страхования граждан, а также выполняют другие функции в рамках реализации возложенных на них задач.
Схематично система обязательного медицинского страхования представлена на рисунке 1.
| ┌──────────────────┐ ┌─────┐ ┌─────────────────────────┐ │ Работодатель │ 2,0% от ФОТ │ТФОМС│ │ Местная администрация │ │(страховые взносы)├────────────►┤ ├◄────┤(платежи за неработающих)│ └────────┬─────────┘ ├──┬──┤ └─────────────────────────┘ 0,8% │ ▲ │ │ от ФОТ │ │ │ │ ▼ Субвенции │ │ │ ┌────────┴─────────┐ │ │ │ ┌─────────────────────────┐ │ ФФОМС ├─────────────┘ │ └────►┤ СМО │ └──────────────────┘ │ │(страхование населения,│ │ │защита прав населения,│ ┌──────────────────┐ │ │ финансирование ЛПУ) │ │ Филиалы ТФОМС │◄───────────────┘ └─────────────┬──────────┬┘ └────────┬─────────┘ Подушевой норматив │ │ │ ┌─────────────────────────────────┐ │ │ │ │ ЛПУ ├◄────┘ │ │ │(производитель медицинских услуг)│ │ │ └───┬────────────┬───────────┬────┘ │ │ ▼ ▼ ▼ │ │ ┌───┴────────────┴───────────┴────┐ │ └────────►┤ Застрахованное население ├◄───────────────┘ Оказание услуг │ (потребитель медицинских услуг) │ └─────────────────────────────────┘ |
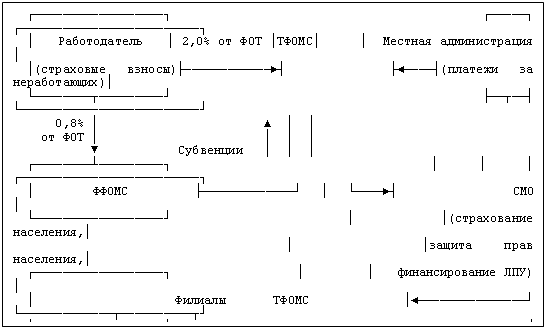 |
Рисунок
В качестве субъектов медицинского страхования выступают: гражданин, страхователь, страховая медицинская организация, медицинское учреждение.
Страхователями при обязательном медицинском страховании являются органы исполнительной власти субъектов Российской Федерации и органы местного самоуправления - для неработающего населения; организации, физические лица, зарегистрированные в качестве индивидуальных предпринимателей, частные нотариусы, адвокаты, физические лица, заключившие трудовые договоры с работниками, а также выплачивающие по договорам гражданско-правового характера вознаграждения, на которые в соответствии с законодательством Российской Федерации начисляются налоги в части, подлежащей зачислению в фонды обязательного медицинского страхования, - для работающего населения.
Страхователями при добровольном медицинском страховании выступают отдельные граждане, обладающие гражданской дееспособностью, или (и) предприятия, представляющие интересы граждан.
Страховыми медицинскими организациями выступают юридические лица, осуществляющие медицинское страхование и имеющие государственное разрешение (лицензию) на право заниматься медицинским страхованием.
Медицинскими учреждениями в системе медицинского страхования являются имеющие лицензии лечебно-профилактические учреждения, научно-исследовательские и медицинские институты, другие учреждения, оказывающие медицинскую помощь, а также лица, осуществляющие медицинскую деятельность как индивидуально, так и коллективно.
При обязательном медицинском страховании регистрацию страхователей осуществляют территориальные фонды обязательного медицинского страхования. Это установлено статьей 9.1 Закона о медицинском страховании. Порядок регистрации зависит от категории страхователя.
Так, с 1 января 2004 года организации и индивидуальные предприниматели освобождены от обязанности самостоятельно регистрироваться в государственных внебюджетных фондах, в том числе и в ТФОМС. Согласно Федеральному закону от 08.08.2001 N 129-ФЗ "О государственной регистрации юридических лиц и индивидуальных предпринимателей" налоговый орган самостоятельно в течение пяти рабочих дней направляет в государственные внебюджетные фонды сведения из единых государственных реестров юридических лиц и индивидуальных предпринимателей (ЕГРЮЛ и ЕГРИП). После получения данной информации территориальный фонд обязательного медицинского страхования в пятидневный срок обязан зарегистрировать организацию или предпринимателя в качестве страхователей, а также известить их о присвоенном регистрационном номере. Такой порядок определен статьей 9.1 Закона о медицинском страховании.
Для некоторых категорий страхователей предусмотрена иная процедура регистрации в ТФОМС - они должны вставать на учет в фонде самостоятельно. Для регистрации в качестве страхователей данным лицам необходимо в 30-дневный срок подать заявление в соответствующий ТФОМС (см. табл.1).
Таблица 1. Порядок регистрации страхователей в ТФОМС

За нарушение срока подачи заявления о постановке на учет в налоговом органе или органе государственного внебюджетного фонда статья 15.3 КоАП РФ устанавливает административную ответственность - наложение административного штрафа на должностных лиц в размере от 5 до 10 МРОТ. Если налогоплательщик, не подав заявление о постановке на учет, начал осуществлять деятельность, то размер административного штрафа составляет от 20 до 30 МРОТ.
1.3 Правовое регулирование медицинского страхования
Постановлением Правительства РФ от 23.01.1992 N 41 утверждено Общее положение о страховых медицинских организациях[3] (далее - Постановление N 41). В соответствии с п.1 данного положения страховой медицинской организацией (СМО) является юридическое лицо, имеющее государственную лицензию на право заниматься медицинским страхованием на основании Закона N 1499-1.Согласно п.2 Положения о страховых медицинских организациях, осуществляющих обязательное медицинское страхование, утвержденного Постановлением СМ РФ от 11.10 1993 N 1018[4], страховая медицинская организация вправе одновременно осуществлять обязательное и добровольное медицинское страхование, но не иные виды страховой деятельности. При этом на право заниматься каждым видом медицинского страхования выдается отдельная лицензия[5]. Статьей 16 Закона N 1499-1 установлено, что государственная лицензия на право заниматься медицинским страхованием выдается органами Федеральной службы России по надзору за страховой деятельностью в соответствии с законодательством, действующим на территории РФ.
Страховая медицинская организация является самостоятельным хозяйствующим субъектом любой формы собственности и руководствуется в своей деятельности законодательством РФ. Согласно ст.14 Закона N 1499-1 СМО не входят в систему здравоохранения. Кроме этого, их учредителями не могут быть органы управления здравоохранением и медицинские учреждения. Данные учреждения имеют право владеть акциями страховых медицинских организаций. Суммарная доля акций, принадлежащих органам управления здравоохранением и медицинским учреждениям, не должна превышать 10% общего пакета акций СМО.
Права и обязанности страховой медицинской организации установлены в ст.15 Закона N 1499-1. СМО имеет право:
свободно выбирать медицинские учреждения для оказания медицинской помощи и услуг по договорам медицинского страхования;
устанавливать размер страховых взносов по ДМС;
принимать участие в определении тарифов на медицинские услуги;
предъявлять в судебном порядке иск медицинскому учреждению или (и) медицинскому работнику на материальное возмещение физического или (и) морального ущерба, причиненного застрахованному по их вине.
К обязанностям СМО, в частности, относятся:
заключать договоры на оказание медицинских, оздоровительных и социальных услуг гражданам по ДМС с любыми медицинскими или иными учреждениями;
с момента заключения договора медицинского страхования выдавать страхователю или застрахованному страховые медицинские полисы;
возвращать часть страховых взносов страхователю или застрахованному, если это предусмотрено договором медицинского страхования;
контролировать объем, сроки и качество медицинской помощи в соответствии с условиями договора;
защищать интересы застрахованных.
Добровольное медицинское страхование осуществляется за счет прибыли (доходов) предприятий и личных средств граждан путем заключения договора (ст.17 Закона N 1499-1). Для обеспечения устойчивости страховой деятельности СМО создают резервные фонды по видам страхования за счет вложения от 15% до 20% средств, полученных по договорам медицинского страхования. Кроме этого, страховые организации вправе формировать фонд финансирования мероприятий по предупреждению наступления страховых случаев. В страховой медицинской организации, занимающейся медицинским страхованием населения, соотношение собственных и привлеченных финансовых ресурсов не может быть более 1: 20.
Пунктом 3 Постановления N 41 определено, что СМО заключает договоры медицинского страхования со страхователями и медицинскими учреждениями.
Обязательное медицинское страхование регулируется следующими основными нормативными документами:
Законом Российской Федерации от 28.06.91 N 1499-1 "О медицинском страховании граждан в Российской Федерации".
Типовыми правилами обязательного медицинского страхования граждан, утвержденными Федеральным фондом обязательного медицинского страхования от 3 октября 2003 года N 3856/30-3/и.
Положением о страховых медицинских организациях, осуществляющих обязательное медицинское страхование, утвержденного постановлением Совета Министров - Правительства Российской Федерации от 11 октября 1993 года N 1018.
Положением о территориальном фонде обязательного медицинского страхования, утвержденным постановлением Верховного Совета Российской Федерации от 24.02.93 N 4543-1.
Правилами регистрации страхователей в территориальном фонде обязательного медицинского страхования при обязательном медицинском страховании, утвержденными постановлением Правительства Российской Федерации от 15 сентября 2005 года N 570.
Планируется уже в конце 2009 февраля отправить на рассмотрение в Правительство РФ Закон "Об обязательном медицинском страховании"
1.4 Финансовые основы медицинского страхования
1. Добровольное медицинское страхование.Для обеспечения исполнения обязательств по страхованию страховщики формируют страховые резервы. Правила создания резервов по страхованию иному, чем страхование жизни[6] утверждены Приказом Минфина РФ от 11.06.2002 N 51н[7] (далее - Правила). В пункте 3 Правил указано, что расчет страховых резервов производится страховщиком на основании Положения о формировании страховых резервов по страхованию иному, чем страхование жизни[8], утвержденного страховщиком и представленного в Федеральную службу страхового надзора в течение месяца с момента утверждения.
В соответствии с п.6 Правил страховые организации должны создавать следующие резервы:
незаработанной премии (РНП);
убытков;
заявленных, но не урегулированных убытков (РЗУ);
произошедших, но не заявленных убытков (РПНУ);
стабилизационный резерв (СР) и др.
Расчет страховых резервов осуществляется на конец отчетного периода при составлении бухгалтерской отчетности (п.11 Правил). Для создания резервов все договоры распределяются по учетным группам. В соответствии с п.14 Правил договорам ДМС соответствует учетная группа 2 "Добровольное медицинское страхование (сострахование)".
В пункте 15 Правил установлено, что для расчета страховых резервов страховщик внутри учетной группы может вводить дополнительные учетные группы договоров в зависимости от условий договоров, объектов страхования, местонахождения объектов страхования и перечня страховых рисков. Для обобщения информации о страховых резервах предназначен одноименный счет 95, к которому могут открываться субсчета:
"Резерв незаработанной премии";
"Результат изменения резерва не заработанной премии";
"Резерв заявленных, но не урегулированных убытков";
"Результат изменения в резерве заявленных, но не урегулированных убытков" и др.
Пример.
На 30 июня 2007 г. ООО СК "Надежный гарант" был рассчитан РНП в размере 2 560 000 руб. На конец предыдущего отчетного периода (на 30.04.2007) сумма РНП составила 2 390 000 руб.
Для отражения операций по формированию страхового резерва бухгалтер СК "Надежный гарант" 30 июня сделает следующие проводки:

Формирование резервов по прекращенным договорам. Так как формирование РНП по прекращенному договору не предусмотрено, в конце отчетного периода, в котором прекращен договор, резерв высвобождается как доход.
Досрочное прекращение договора повлияет на финансовый результат компании следующим образом:
списание дебиторской задолженности приведет к убытку;
высвобождение РНП дает прибыль.
Если страховые взносы распределены равномерно по сроку действия договора, то разница между неуплаченными взносами и высвобожденным резервом будет приблизительно равна части расходов на заключение договора, то есть пропорциональна части вознаграждения агента. Высвобождение РНП увеличивает заработанную премию, которая задействована в расчете РПНУ: чем больше заработанная премия, тем больше может быть РПНУ.
2. Обязательное медицинское страхование.
Одним из основных источников финансирования как федерального, так и территориальных фондов обязательного медицинского страхования являются поступления единого социального налога в доле, уплачиваемой в эти фонды. Кроме поступлений в виде ЕСН финансовые средства указанных фондов образуются за счет:
поступлений добровольных взносов юридических и физических лиц;
доходов от использования временно свободных финансовых средств и нормированного страхового запаса;
поступлений из иных источников, не запрещенных законодательством.
Порядок исчисления и уплаты ЕСН налогоплательщиками изложен в главе 24 Налогового кодекса. Контроль за правильностью исчисления и своевременностью уплаты налога предоставлен налоговым органам. Кроме того, налоговые органы осуществляют все формы налогового контроля, в частности проводят выездные и камеральные проверки налогоплательщиков по вопросу правильности исчисления налога (в том числе в части ОМС), привлекают к ответственности за совершение налоговых правонарушений.
Глава 24 Налогового кодекса устанавливает порядок исчисления и уплаты ЕСН, зачисляемого в федеральный бюджет и внебюджетные фонды.
Налоговая база по ЕСН в части, зачисляемой в федеральный и территориальные фонды ОМС, всегда одинакова. Она исчисляется по общим правилам формирования налоговой базы по ЕСН.
Таблица 1. Порядок регистрации страхователей в ТФОМС

Исчисление ЕСН в части, уплачиваемой в фонды ОМС
То есть в налоговую базу включаются выплаты и иные вознаграждения, начисляемые в пользу физических лиц по трудовым, гражданско-правовым и авторским договорам, предметом которых является выполнение работ и оказание услуг. Об этом сказано в статье 237 Кодекса.
Не включаются в налоговую базу суммы, перечисленные в статье 238 НК РФ. В частности, пособия по временной нетрудоспособности, по уходу за больным ребенком, по безработице и др. Кроме того, из объекта налогообложения согласно пункту 3 статьи 236 Кодекса исключаются выплаты и вознаграждения, не отнесенные к расходам, уменьшающим налоговую базу по налогу на прибыль.
Налоговая база по ЕСН, зачисляемому в фонды обязательного медицинского страхования, определяется отдельно по каждому физическому лицу, в пользу которого осуществлены выплаты. Эта норма содержится в пункте 2 статьи 237 НК РФ и распространяется на исчисление ЕСН во все фонды и в федеральный бюджет.
Для реализации этой нормы предусмотрены индивидуальные карточки учета сумм начисленных выплат и иных вознаграждений, сумм начисленного ЕСН и страховых взносов на обязательное пенсионное страхование. Форма индивидуальных карточек и порядок их заполнения утверждены приказом МНС России от 27.07.2004 N САЭ-3-05/443@. Формы карточек носят рекомендательный характер, поэтому налогоплательщики имеют право изменять и дополнять их содержание.
Сумма единого социального налога исчисляется налогоплательщиком отдельно в ФФОМС и ТФОМС и определяется как соответствующая процентная доля налоговой базы.
Ставки налога установлены в статье 241 Налогового кодекса. Для ЕСН (в том числе и для части налога, зачисляемой в фонды ОМС) предусмотрена регрессивная шкала налогообложения (табл.2).
Если в состав организации входят обособленные подразделения, то порядок исчисления и уплаты ЕСН в части, зачисляемой в фонды ОМС, имеет свои особенности. Так, в пункте 8 статьи 243 НК РФ установлено, что обособленные подразделения исполняют обязанности организации по уплате налога и представлению налоговых деклараций (расчетов по налогу). Причем это относится только к тем обособленным подразделениям, которые имеют отдельный баланс, расчетный счет и начисляют выплаты в пользу физических лиц.
Таблица 2. Ставки ЕСН по обязательному медицинскому страхованию

Сумма ЕСН, подлежащая уплате по месту нахождения обособленного подразделения, определяется исходя из величины налоговой базы, относящейся к этому подразделению.
Сведения об исчисленной сумме налога, в том числе подлежащего зачислению в фонды ОМС, отражаются в налоговой декларации (расчете по авансовым платежам). Обособленные подразделения, имеющие отдельный баланс, расчетный счет и начисляющие выплаты в пользу физических лиц, подают декларацию (расчет) по месту своего нахождения.
Налогоплательщики отчитываются по отчислениям на обязательное медицинское страхование, представляя декларацию по ЕСН. Срок ее подачи в налоговые органы - не позднее 30 марта следующего года. Расчет по авансовым платежам по ЕСН подается не позднее 20-го числа месяца, следующего за отчетным периодом. В фонды обязательного медицинского страхования отчетность представлять не нужно.
Начисленные суммы ЕСН в части обязательного медицинского страхования налогоплательщики перечисляют отдельными платежными поручениями в ФФОМС и ТФОМС.
Глава 2. Организация медицинского страхования в России: проблемы, сущность
2.1 Общие проблемы системы медицинского страхования
1. Проблемы обязательного медицинского страхования.В последние годы с регулярной периодичностью в российском обществе возникает интерес к проблеме медицинского страхования, что по времени совпадает с обсуждением данного вопроса в верхних этажах исполнительной и законодательной власти.
Итак, каковы же проблемы обязательного медицинского страхования (ОМС) в современной России. Их несколько. Приведем их в следующем порядке:
Проблема политическая - существует политическое намерение реформировать медицинское страхование, высказываемое в ежегодных посланиях Президента Российской Федерации Федеральному Собранию, и пока политическое решение по этому вопросу отсутствует.
Проблема экономическая - существующая, в соответствии с действующим Законом “О медицинском страховании граждан в РФ” №1499 от 28 июня 1991 года, система финансирования медицинского страхования, хотя и предусматривает страхование неработающего населения за счет средств местных и региональных бюджетов, но не определяет механизм финансирования этого страхования.
Проблема социальная - медицинское страхование не находит поддержки ни у населения, ни у врачей. У медицинского страхования нет социальной базы.
Проблема организационная - созданная инфраструктура обязательного медицинского страхования (далее - ОМС), различная в субъектах Федерации, находящаяся под жестким контролем исполнительной власти субъектов Федерации, не имеет реальной возможности исполнять свое функциональное предназначение в полном объеме в соответствии с законодательством.
Проблема информационной поддержки - все еще не удалось обеспечить адекватную информационную поддержку процессам перехода к медицинскому страхованию. Зачастую в средствах массовой информации высказываются поверхностные суждения по данному сложному предмету не совсем профессионально-подготовленными людьми.
Проблема терминологическая - существует серьезная путаница в терминологии: в обиход запущены различные термины, которые искажают представление, как о сущности медицинского страхования, так и его принципах.
Обратимся к проблеме экономической. Она имеет несколько аспектов.
Анализ данных Федерального фонда ОМС о поступлении страховых платежей в 2008 году свидетельствует о значительной дифференциации в финансовом обеспечении населения субъектов Федерации средствами ОМС в рублях на одного жителя: максимум - 5055,9 руб., минимум - 221,5 руб., при средним показателе по России - 926,3 руб. Еще большая дифференциация в финансовом обеспечении средствами ОМС неработающего населения страны максимум - 2500 руб. на одного человека в год и минимум 4,4 руб. - год.
Недостаточное поступление финансовых ресурсов в систему ОМС (по некоторым оценкам Базовая программа ОМС финансируется в различных субъектах Федерации на 55-70%) приводит к дисбалансу экономических возможностей при формировании Базовой программы ОМС по ее финансированию, что, в свою очередь, ведет к росту неформальных платежей населения.
Существует острая необходимость выравнивания возможностей субъектов Федерации в реализации программы обязательного медицинского страхования, которая требует большей централизации финансовых ресурсов для последующего их распределения между нуждающимися в дотациях регионами.
Использование единого социального налога как механизма сбора средств в системе страхования приводит к тому, что, с одной стороны, увеличивается количество собираемых в виде налога финансовых ресурсов, с другой стороны, выхолащивается сама идея страхования: страховой взнос заменен налоговым платежом работодателей, что исключает любое участие граждан в страховании. Застрахованные, ради которых и затевалось медицинское страхование, еще более отдалились от системы, они в ней участвуют в качестве пассивных потребителей, за которых все решено.
Фактически, в формировании финансовых ресурсов медицинского страхования не участвуют ни представители медицинских работников, ни представители застрахованных (пациентов и потенциальных пациентов). Существующий механизм распределения собранных ресурсов ни чем не отличается от распределения бюджетных средств. Кроме того, любая страховая система (в том числе и обязательная) предусматривает прозрачность, которая обеспечивается с помощью как общественного, так и личного контроля застрахованных за формированием и расходованием страхового фонда.
Сутью социальной проблемы медицинского страхования в нашей стране является то, что использование медицинского страхования (обязательного и добровольного) не находит поддержки как среди врачей, так и среди населения. Поддерживают медицинское страхование не более 14% врачей. Такой уровень поддержки отмечают и другие авторы. Кроме того, отношение населения к медицинскому страхованию крайне противоречиво и имеет явную тенденцию к отрицательному. Таким образом медицинское страхование, как способ реформирования отечественного здравоохранения в целом, имеет в России крайне ограниченную социальную базу.
В течение десяти лет обязательное медицинское страхование в субъектах Российской Федерации развивалось и функционировало в виде нескольких моделей, обусловленных различной инфраструктурой страховщиков, что приводило к абсолютно различным механизмам финансирования медицинской помощи, оказываемой в рамках медицинского страхования.
Как минимум, этих моделей было четыре:
страховая модель (в территориях работали фонды ОМС и страховые компании, которые осуществляли деятельность в соответствии с действующим законодательством);
фондовая модель (в территориях работали только фонды ОМС, которые выполняли роль страховщиков, а страховые компании не работали или отсутствовали вообще);
смешанная модель (и фонды ОМС и страховые компании существовали и выполняли роль страховщиков);
нулевая модель (все финансовые ресурсы медицинского страхования зачислялись в бюджет и механизмы медицинского страхования не использовались). В этом заключается часть организационной проблемы медицинского страхования.
Другая часть этой проблемы заключалась в том, что подобное “разнообразие" далеко не всегда позволяло гражданам, застрахованным в разных субъектах Федерации не только реализовать свое право на получение медицинской помощи в рамках базовой программы ОМС, если они находились не по месту своего жительства, но зачастую и претендовать на получение медицинской помощи вообще. Исключение составляли только случаи экстренной помощи.
Наличие обозначенной выше проблемы способствовало региональным диспропорциям в становлении и развитии системы медицинского страхования, что в свою очередь приводило к значительной дифференциации конституционных прав и реальных возможностей населения в получении медицинской помощи. До сих пор данная проблема решена не в полном объеме.
Кроме того, управление территориальными фондами ОМС осуществляется органами исполнительной власти субъектов Федерации, что предоставляло возможность нецелевого использования финансовых ресурсов медицинского страхования.
Любые реформации требуют информационной поддержки, которая, прежде всего, необходима для консолидации уже существующих сторонников перемен и привлечения в их число новых. В определенные исторические периоды, когда происходят значимые для всего общества изменения (а к таким можно отнести и введение медицинского страхования), информационная поддержка должна приобретать характер пропаганды. При этом пропаганда должна носить не огульный а целенаправленный характер. В нашем случае следовало бы сосредоточить усилия на разъяснительной работе среди медицинского персонала. Следует с сожалением констатировать, что этого сделано не было.
Мировая практика свидетельствует о том, что основным способом решения проблемы адаптации бюджетной модели здравоохранения к условиям рыночной экономики является институт медицинского страхования.
В России введение страхового механизма мобилизации дополнительных ресурсов в бюджетную модель здравоохранения в виде обязательного медицинского страхования (ОМС) в начале 90-х годов происходило в условиях экономического спада и стагнации экономики страны. В целом это привело к тому, что данная система практически не выполнила свою основную функцию, в лучшем случае данные средства оказались бюджетозамещающими.
Не оправдались также надежды, что введение системы страхования позволит в короткие сроки повысить эффективность системы здравоохранения за счет конкуренции между медицинскими организациями. Это обусловлено тем, что исторически сеть учреждений здравоохранения формировалась на основе принципов построения системы по уровням предоставления медицинской помощи и исключения дублирования. В результате за 10 лет в здравоохранении сохранились прежние принципы организации предоставления медицинской помощи и содержания сети медицинских учреждений при снижении относительных показателей их обеспеченности финансовыми ресурсами.
Вместе с тем, реализация страховых принципов уже сформировала новые методы медико-экономической оценки предоставляемой медицинской помощи, формализованные, в частности, в систему вневедомственного контроля качества медицинской помощи в противовес традиционной системе исключительно ведомственного контроля, существовавшие многие десятилетия в здравоохранении.
Особенно важно отметить, что введение страхования способствовало созданию института прав пациента как потребителя медицинской помощи. Как социальный институт ОМС обеспечивает большую прозрачность финансовых потоков в здравоохранении.
Учитывая вышеизложенное, становится очевидным, что в настоящее время крайне необходимо провести модернизацию ОМС, сконцентрировав основные усилия на достижении сбалансированности ресурсов и обязательств системы, а также создать условия и предпосылки реформирования здравоохранения.
2. Проблемы добровольного медицинского страхования.
Практика проведения ДМС в России показывает, что существует ряд сложностей и проблем, которые препятствуют дальнейшему Эффективному развитию ДМС.
Во-первых, существующее несоответствие между законодательными документами (Законом РФ "О медицинском страховании" и Законом "О страховании" в части возврата части страхового взноса, оформления договора ДМС и др.).
Во-вторых, отсутствие налоговых льгот на доход граждан в части средств, направляемых на ДМС (предоставление данных налоговых льгот представляется оправданным в связи с тем, что ДМС осуществляет частичное финансирование государственного здравоохранения).
В-третьих, стремление большинства медицинских учреждений компенсировать недостаток бюджетных ассигнований за счет предоставления медицинских услуг в рамках ДМС зачастую в ущерб их качеству.
В-четвертых, отсутствие у страховых компаний банка статистических данных (статистика заболеваемости, ее распределение по полу, возрасту, профессии, виду заболеваний и т.п.), который является основанием для расчета страховых взносов.
В-пятых, в настоящее время программы обязательного и добровольного медицинского страхования не конфликтуют между собой, в связи систем что ОМС предоставляет гражданам гарантируемый минимум бесплатных медицинских услуг, а добровольное страхование - сверх этого минимума, что позволяет значительно расширить спектр предлагаемых медицинских услуг.
Однако, несмотря на видимые преимущества такой системы, ее существенным недостатком является то, что полис ни обязательного, ни добровольного медицинского страхования не обеспечивает страхователя покрытием на случай возникновения смертельно опасного заболевания. Программа ОМС не охватывает крупные риски в силу ограниченности финансовых ресурсов. А что касается программ добровольного страхования, то включение подобных рисков в общее страховое покрытие значительно усложняет методику расчета страховых тарифов. Если обычное страхование расходов на лечение относится к группе рисковых видов страхования и расчет тарифов производится по методике, принятой в имущественных видах страхования, то страхование от критических заболеваний требует иных подходов к расчету платежей. Это объясняется, во-первых, долгосрочным характером страхового покрытия и, во-вторых, тем, что такой вид страхования сочетает в себе черты рискового и накопительного страхования.
Хотелось бы выделить наиболее общие проблемы, стоящих перед медицинским страхованием практически во всех странах и анализ путей возможного решения этих проблем. К таким проблемам относятся: проблема возрастания числа пожилых людей, т.е. "старение" населения; самовозрастающая стоимость (опережающая инфляцию) медицинских услуг, что хотя и является самостоятельной проблемой, но одновременно может рассматриваться и как производная от первой.
2.2 Государственный фонд обязательного медицинского страхования
Федеральный фонд обязательного медицинского страхования реализует государственную политику в области обязательного медицинского страхования граждан как составной части государственного социального страхования.Федеральный фонд является самостоятельным государственным некоммерческим финансовo-кредитным учреждением.
| Федеральный фонд обязательного медицинского страхования |
| Территориальные фонды обязательного медицинского страхования |
| Филиалы территориальных фондов обязательного медицинского страхования |
 |
Федеральный фонд является юридическим лицом, имеет самостоятельный баланс, обособленное имущество, счета в учреждениях Центрального банка Российской Федерации и других кредитных организациях, печать со своим наименованием, штампы и бланки установленного образца.
Полное официальное наименование Федерального фонда - Федеральный фонд обязательного медицинского страхования, сокращенное наименование ФОМС.
Основными задачами Федерального фонда являются:
финансовое обеспечение установленных законодательством Российской Федерации прав граждан на медицинскую помощь за счет средств обязательного медицинского страхования в целях, предусмотренных Законом Российской Федерации "О медицинском страховании граждан в Российской Федерации";
обеспечение финансовой устойчивости системы обязательного медицинского страхования и создание условий для выравнивания объема и качества медицинской помощи, предоставляемой гражданам на всей территории Российской Федерации в рамках базовой программы обязательного медицинского страхования;
аккумулирование финансовых средств Федерального фонда для обеспечения финансовой стабильности системы обязательного медицинского страхования.
В целях выполнения основных задач Федеральный фонд:
1) осуществляет выравнивание финансовых условий деятельности территориальных фондов обязательного медицинского страхования в рамках базовой программы обязательного медицинского страхования;
2) разрабатывает и в установленном порядке вносит предложения о размере взносов на обязательное медицинское страхование;
3) осуществляет в соответствии с установленным порядком аккумулирование финансовых средств Федерального фонда;
4) выделяет в установленном порядке средства территориальным фондам обязательного медицинского страхования, в том числе на безвозвратной и возвратной основе, для выполнения территориальных программ обязательного медицинского страхования;
5) осуществляет совместно с территориальными фондами обязательного медицинского страхования и органами Государственной налоговой службы Российской Федерации контроль за своевременным и полным перечислением страховых взносов (отчислений) в фонды обязательного медицинского страхования;
6) осуществляет совместно с территориальными фондами обязательного медицинского страхования контроль за рациональным использованием финансовых средств в системе обязательного медицинского страхования, в том числе путем проведения соответствующих ревизий и целевых проверок;
7) осуществляет в пределах своей компетенции организационно-методическую деятельность по обеспечению функционирования системы обязательного медицинского страхования;
8) вносит в установленном порядке предложения по совершенствованию законодательных и иных нормативных правовых актов по вопросам обязательного медицинского страхования;
9) участвует в разработке базовой программы обязательного медицинского страхования граждан;
10) осуществляет сбор и анализ информации, в том числе о финансовых средствах системы обязательного медицинского страхования, и представляет соответствующие материалы в Правительство Российской Федерации;
11) организует в порядке, установленном Правительством Российской Федерации, подготовку специалистов для системы обязательного медицинского страхования;
12) изучает и обобщает практику применения нормативных правовых актов по вопросам обязательного медицинского страхования;
13) обеспечивает в порядке, установленном Правительством Российской Федерации, организацию научно-исследовательских работ в области обязательного медицинского страхования;
14) участвует в порядке, установленном Правительством Российской Федерации, в международном сотрудничестве по вопросам обязательного медицинского страхования;
15) ежегодно в установленном порядке представляет в Правительство Российской Федерации проекты федеральных законов об утверждении бюджета Федерального фонда на соответствующий год и о его исполнении;
16) осуществляет в соответствии с законодательством Российской Федерации расходы на реализацию мер социальной поддержки отдельных категорий граждан по обеспечению лекарственными средствами.
Финансовые средства Федерального фонда являются федеральной собственностью, не входят в состав бюджетов, других фондов и изъятию не подлежат.
Финансовые средства Федерального фонда образуются за счет:
1) части страховых взносов (отчислений) хозяйствующих субъектов и иных организаций на обязательное медицинское страхование в размерах, устанавливаемых федеральным законом;
2) ассигнований из федерального бюджета на выполнение федеральных целевых программ в рамках обязательного медицинского страхования;
3) добровольных взносов юридических и физических лиц;
4) доходов от использования временно свободных финансовых средств;
5) нормированного страхового запаса Федерального фонда;
6) поступлений из иных источников, не запрещенных законодательством Российской Федерации.
Страховые взносы (отчисления) в Федеральный фонд перечисляются хозяйствующими субъектами и иными организациями в соответствии с установленным порядком.
Временно свободные финансовые средства Федерального фонда в целях защиты их от инфляции размещаются в банковских депозитах и могут использоваться для приобретения высоколиквидных государственных ценных бумаг.
Доходы от использования временно свободных финансовых средств и нормированного страхового запаса Федерального фонда могут быть направлены на финансирование только тех мероприятий, которые осуществляются в соответствии с задачами Федерального фонда, предусмотренными в настоящем уставе.
Затраты на содержание Федерального фонда, создание и поддержание его материально-технической базы осуществляются в пределах средств, предусмотренных на эти цели бюджетом Федерального фонда.
Финансовые средства, не израсходованные в истекшем году, изъятию не подлежат и при утверждении ассигнований из федерального бюджета на следующий год не учитываются.
Имущество Федерального фонда является федеральной собственностью и закрепляется за ним на праве оперативного управления.
Имущество Федерального фонда состоит из основных и оборотных средств, которые отражаются на балансе.
Федеральный фонд вправе осуществлять приносящую доходы деятельность. Полученные от такой деятельности доходы, а также доходы от использования имущества, находящегося в оперативном управлении, и приобретенное за счет этих доходов имущество в установленном порядке поступают в распоряжение Федерального фонда, учитываются на балансе и направляются для реализации уставных задач Федерального фонда.
Право оперативного управления имуществом прекращается по основаниям и в порядке, предусмотренном гражданским законодательством Российской Федерации.
Федеральный фонд ежегодно разрабатывает бюджет и отчет о его исполнении, которые по представлению Правительства Российской Федерации утверждаются федеральным законом.
Управление Федеральным фондом осуществляется коллегиальным органом - правлением и постоянно действующим исполнительным органом - директором.
К компетенции правления Федерального фонда относится решение следующих вопросов:
1) утверждение перспективных планов работы Федерального фонда;
2) рассмотрение проектов бюджета Федерального фонда и отчетов о его исполнении, утверждение годовых отчетов о результатах деятельности Федерального фонда;
3) определение направлений и порядка использования доходов Федерального фонда, в том числе полученных от использования временно свободных средств и нормированного страхового запаса, а также порядка покрытия убытков;
4) утверждение порядка направления финансовых средств на выравнивание финансовых условий деятельности территориальных фондов обязательного медицинского страхования в рамках базовой программы обязательного медицинского страхования, на выполнение целевых программ по оказанию медицинской помощи по обязательному медицинскому страхованию;
5) рассмотрение проектов базовой программы обязательного медицинского страхования и предложений о тарифе взносов на обязательное медицинское страхование;
6) рассмотрение разрабатываемых Федеральным фондом проектов нормативных актов по совершенствованию системы обязательного медицинского страхования;
7) принятие решений о внесении в установленном порядке предложений по определению норматива средств на содержание Федерального фонда, о рекомендациях по определению норматива средств на содержание территориальных фондов обязательного медицинского страхования и страховых медицинских организаций;
8) формирование ревизионной комиссии.
Состав правления Федерального фонда в количестве 11 человек утверждается Правительством Российской Федерации. Срок полномочий правления 3 года.
Правление возглавляет председатель. Председатель правления имеет одного заместителя. Председатель правления и его заместитель избираются правлением Федерального фонда. В состав правления входит по должности директор Федерального фонда.
В состав правления могут входить представители федеральных органов законодательной и исполнительной власти и общественных объединений.
Федеральные органы законодательной и исполнительной власти и общественные объединения до истечения срока полномочий правления вправе внести в Правительство Российской Федерации предложения о замене кандидатур, ранее внесенных и утвержденных Правительством Российской Федерации в качестве членов правления.
Заседание правления считается правомочным, если в нем участвуют не менее двух третей членов правления.
Решение правления принимается простым большинством голосов присутствующих на заседании членов правления.
Заседания правления проводятся не реже одного раза в 3 месяца.
Директор Федерального фонда назначается на должность и освобождается от должности Правительством Российской Федерации.
Первый заместитель директора Федерального фонда назначается на должность и освобождается от должности Правительством Российской Федерации.
Директор Федерального фонда осуществляет руководство текущей деятельностью, несет персональную ответственность за ее результаты и подотчетен правлению Федерального фонда.
Директор Федерального фонда:
1) действует от имени Федерального фонда без доверенности;
2) распоряжается имуществом Федерального фонда;
3) заключает договоры, в том числе трудовые;
4) открывает расчетный и другие счета;
5) утверждает по согласованию с правлением структуру, штатное расписание и смету расходов Федерального фонда;
6) издает приказы и дает указания, обязательные для исполнения всеми работниками Федерального фонда;
7) по согласованию с правлением представляет в установленном порядке в Правительство Российской Федерации проекты федеральных законов о бюджете Федерального фонда и о его исполнении;
8) по вопросам, относящимся к компетенции Федерального фонда, утверждает нормативно-методические документы, обязательные для исполнения территориальными фондами обязательного медицинского страхования и страховыми медицинскими организациями, входящими в систему обязательного медицинского страхования;
9) использует для выполнения задач, стоящих перед Федеральным фондом, финансовые средства в пределах утвержденных бюджета и сметы расходов;
10) принимает на работу и увольняет работников в соответствии с трудовым законодательством Российской Федерации;
11) организует учет и отчетность Федерального фонда.
Директор решает все вопросы деятельности Федерального фонда, кроме тех, которые входят в исключительную компетенцию правления.
22. Работники Федерального фонда по размеру оплаты труда, условиям медицинского и бытового обслуживания приравниваются к работникам федеральных органов исполнительной власти.
Контроль за деятельностью Федерального фонда осуществляет ревизионная комиссия.
Правление Федерального фонда по мере необходимости, но не реже одного раза в год, назначает аудиторскую проверку деятельности Федерального фонда, осуществляемую специализированной организацией, имеющей соответствующую лицензию. Отчет о результатах этой проверки представляется в Правительство Российской Федерации.
Ликвидация и реорганизация Федерального фонда осуществляется в случае принятия соответствующего федерального закона и проводится в соответствии с гражданским законодательством Российской Федерации.
Документы постоянного хранения Федерального фонда в случае его ликвидации передаются на государственное хранение в порядке, установленном Правительством Российской Федерации.
Территориальный фонд обязательного медицинского страхования создается Верховным Советом республики в составе Российской Федерации и правительством республики в составе Российской Федерации, Советом народных депутатов и администрацией автономной области, автономного округа, края, области, города Москвы, города Санкт-Петербурга для реализации государственной политики в области обязательного медицинского страхования как составной части государственного социального страхования.
Территориальный фонд является самостоятельным государственным некоммерческим финансово-кредитным учреждением.
Территориальный фонд является юридическим лицом, осуществляет свою деятельность в соответствии с законодательством Российской Федерации и настоящим Положением.
Территориальный фонд подотчетен соответствующим органам представительной и исполнительной власти.
Основными задачами Территориального фонда являются:
1) обеспечение реализации Закона Российской Федерации "О медицинском страховании граждан в Российской Федерации";
2) обеспечение предусмотренных законодательством Российской Федерации прав граждан в системе обязательного медицинского страхования;
3) обеспечение всеобщности обязательного медицинского страхования граждан;
4) достижение социальной справедливости и равенства всех граждан в системе обязательного медицинского страхования;
5) обеспечение финансовой устойчивости системы обязательного медицинского страхования.
Функции Территориального фонда
аккумулирует финансовые средства Территориального фонда на обязательное медицинское страхование граждан;
осуществляет финансирование обязательного медицинского страхования, проводимого страховыми медицинскими организациями, имеющими соответствующие лицензии (далее - страховщиками), заключившими договоры обязательного медицинского страхования по дифференцированным подушевым нормативам, устанавливаемым правлением Территориального фонда;
осуществляет финансово-кредитную деятельность по обеспечению системы обязательного медицинского страхования;
выравнивает финансовые ресурсы городов и районов, направляемые на проведение обязательного медицинского страхования;
предоставляет кредиты, в том числе на льготных условиях, страховщикам при обоснованной нехватке у них финансовых средств;
накапливает финансовые резервы для обеспечения устойчивости системы обязательного медицинского страхования;
разрабатывает правила обязательного медицинского страхования граждан на соответствующей территории;
осуществляет контроль за рациональным использованием финансовых средств, направляемых на обязательное медицинское страхование граждан;
согласовывает совместно с органами исполнительной власти, профессиональными медицинскими ассоциациями тарификацию стоимости медицинской помощи, территориальную программу обязательного медицинского страхования населения и вносит предложения о финансовых ресурсах, необходимых для ее осуществления;
вносит предложения о страховом тарифе взносов на обязательное медицинское страхование;
согласовывает с органами государственного управления, местной администрацией, профессиональными медицинскими ассоциациями, страховщиками тарифы на медицинские и иные услуги по обязательному медицинскому страхованию;
осуществляет взаимодействие с Федеральным фондом обязательного медицинского страхования и другими территориальными фондами обязательного медицинского страхования;
предоставляет Федеральному фонду обязательного медицинского страхования информацию о финансовых ресурсах системы обязательного медицинского страхования и другую информацию в пределах своей компетенции;
проводит разъяснительную работу по вопросам, относящимся к компетенции Территориального фонда;
осуществляет другие мероприятия по организации обязательного медицинского страхования граждан.
Финансовые средства Территориального фонда находятся в государственной собственности Российской Федерации, не входят в состав бюджетов, других фондов и изъятию не подлежат.
Финансовые средства Территориального фонда образуются за счет:
1) части страховых взносов предприятий, организаций, учреждений и иных хозяйствующих субъектов, независимо от форм собственности, на обязательное медицинское страхование в размерах, устанавливаемых Верховным Советом Российской Федерации, а также средств, предусматриваемых органами исполнительной власти в соответствующих бюджетах на обязательное медицинское страхование неработающего населения;
2) доходов, получаемых от использования временно свободных финансовых средств и нормированного страхового запаса финансовых средств Территориального фонда;
3) финансовых средств, взыскиваемых со страхователей, медицинских учреждений и других юридических и физических лиц в результате предъявления им регрессных требований;
4) добровольных взносов физических и юридических лиц;
5) иных поступлений, не запрещенных законодательством Российской Федерации.
Финансовые средства в Территориальный фонд перечисляются предприятиями, организациями, учреждениями и иными хозяйствующими субъектами, независимо от форм собственности, а также органами исполнительной власти в соответствии с Положением о порядке уплаты страховых взносов в Федеральный и территориальные фонды обязательного медицинского страхования.
Выравнивание финансовых ресурсов, направляемых на проведение обязательного медицинского страхования, производится путем передачи средств Территориального фонда филиалам до достижения установленного на территории среднедушевого норматива.
Норматив финансовых средств, выделяемых Территориальным фондом на выполнение им управленческих функций, устанавливается исполнительным директором по согласованию с правлением Территориального фонда.
Временно свободные финансовые средства Территориального фонда в целях их защиты от инфляции используются для размещения банковских депозитов и приобретения высоколиквидных государственных ценных бумаг.
Доходы от использования временно свободных финансовых средств и нормированного страхового запаса финансовых средств Территориального фонда могут быть использованы на следующие цели:
1) на пополнение фондов Территориального фонда;
2) на выравнивание условий деятельности медицинских учреждений, осуществляющих программу обязательного медицинского страхования;
3) на экономическое стимулирование эффективно и качественно работающих медицинских учреждений;
4) на организацию мероприятий по снижению риска заболеваний среди граждан.
Конкретный порядок использования указанных средств устанавливается правлением Территориального фонда.
Руководство деятельностью Территориального фонда
Руководство деятельностью Территориального фонда осуществляется правлением и его постоянно действующим исполнительным органом - исполнительной дирекцией, возглавляемой исполнительным директором.
В состав правления входят:
1) три народных депутата;
2) четыре представителя органов исполнительной власти:
органа управления здравоохранением;
финансовых органов;
органа социальной защиты населения;
3) один представитель учреждения Центрального банка Российской Федерации;
4) один представитель страховых медицинских организаций;
5) один представитель профессиональной медицинской ассоциации;
6) два представителя страхователей;
7) два представителя профсоюзов;
8) исполнительный директор Территориального фонда.
Состав правления Территориального фонда утверждается Верховным Советом республики в составе Российской Федерации, Советом народных депутатов, по решению которого создан этот фонд. Председатель избирается правлением. Исполнительный директор Территориального фонда назначается правительством республики в составе Российской Федерации, администрацией автономной области, автономного округа, края, области, города Москвы, города Санкт-Петербурга по согласованию с правлением.
Для выполнения своих задач Территориальный фонд может создавать в городах и районах филиалы, которые осуществляют свою деятельность в соответствии с положением, утверждаемым исполнительным директором Территориального фонда.
Филиалы Территориального фонда:
1) осуществляют контроль за сбором страховых взносов на обязательное медицинское страхование со всех страхователей города, района;
2) передают финансовые средства в соответствии с дифференцированным подушевым нормативом страховщикам, осуществляющим обязательное медицинское страхование граждан города, района;
3) в установленном правлением Территориального фонда порядке производят отчисления в Территориальный фонд финансовых средств;
4) осуществляют сбор и анализ информации о стоимости медицинской помощи, иной статистической информации.
Финансовые средства на ведение дела по обязательному медицинскому страхованию формируются в филиалах Территориального фонда по нормативам, устанавливаемым правлением Территориального фонда.
Филиал обязательного медицинского страхования создается Территориальным фондом обязательного медицинского страхования для реализации государственной политики в области обязательного медицинского страхования граждан в городе (районе).
Филиал осуществляет свою деятельность в соответствии с законодательством Российской Федерации, Правилами обязательного медицинского страхования населения субъектов Федерации, Временным порядком финансового взаимодействия и расходования средств в системе обязательного медицинского страхования граждан, утвержденным Федеральным фондом обязательного медицинского страхования, настоящим положением, решениями правления и распоряжениями исполнительной дирекции Территориального фонда обязательного медицинского страхования (именуемого далее - "Фонд").
Филиал не обладает правами юридического лица. Филиалы являются структурными подразделениями Фонда и могут использовать соответствующие служебные бланки и печать. Положение о Филиале, разрабатываемое на основании настоящего типового положения, его штатное расписание и смета расходов утверждаются исполнительным директором Фонда.
Фонд передает в пользование Филиалу необходимые средства и имущество, а Филиал использует их в соответствии со своими задачами. Филиал представляет Фонду соответствующую отчетность.
Филиалам в установленном порядке открываются банковские счета.
Основными задачами Филиала являются:
1. Обеспечение реализации Закона Российской Федерации "О медицинском страховании граждан в Российской Федерации".
2. Обеспечение достижения всеобщности и равенства возможностей всех граждан в системе обязательного медицинского страхования.
3. Осуществление мероприятий по достижению финансовой устойчивости системы обязательного медицинского страхования.
Для выполнения стоящих перед ним задач Филиал:
1. Аккумулирует финансовые средства данной территории (города, района) для осуществления обязательного медицинского страхования.
2. Выделяет средства в соответствии с дифференцированными подушевыми нормативами медицинским страховым организациям, осуществляющим обязательное медицинское страхование жителей города (района), а в случае самостоятельного выполнения этой работы оплачивает медицинские услуги, оказываемые застрахованным жителям.
3. Самостоятельно или совместно с органами государственной налоговой службы Российской Федерации осуществляет учет и контроль за уплатой страховых взносов (невнесением платежей) на обязательное медицинское страхование страхователями.
4. Производит перечисление средств Фонду в установленном порядке.
5. Осуществляет контроль за рациональным использованием финансовых средств, направляемых на обязательное медицинское страхование.
6. Создает банк данных по всем субъектам медицинского страхования, включая филиалы страховщиков города (района), и осуществляет анализ собираемой информации.
7. Осуществляет взаимодействие с Фондом, органами государственного управления, лечебно-профилактическими учреждениями, профессиональными медицинскими ассоциациями по всем вопросам обязательного медицинского страхования.
8. Представляет Фонду информацию об имеющихся финансовых ресурсах в установленном порядке.
9. Проводит разъяснительную работу среди жителей города (района) по вопросам обязательного медицинского страхования.
10. Выполняет другие мероприятия по организации и осуществлению обязательного медицинского страхования граждан.
Финансовые средства Филиала находятся в собственности Фонда, не входят в состав бюджета города (района), других фондов и изъятию не подлежат.
Финансовые средства в Филиал перечисляются страхователями, а также органами исполнительной власти в соответствии с Положением о порядке уплаты страховых взносов в Федеральный и территориальные фонды обязательного медицинского страхования и инструкцией о порядке взимания и учета страховых взносов (платежей) на обязательное медицинское страхование.
Руководство деятельностью Филиала осуществляет его директор, назначаемый исполнительным директором Фонда. Директор Филиала руководит всей его деятельностью в соответствии с положением о Филиале, утверждаемым исполнительным директором Фонда.
2.3 Бюджет Федерального фонда обязательного медицинского страхования за 2008 год
В 2007-2008 годах ситуация по поступлению налоговых платежей складывалась неудовлетворительно.
В 2007 году совместными действиями ФОМС и ФНС России, удалось снизить дефицит доходной части бюджета ФОМС по поступлению налоговых платежей до 514,6 млн. рублей (по ЕСН - 556,9 млн. рублей) и следовательно, сократить его в 6 раз, по сравнению с 2006 годом.
В 2008 году поступило налоговых платежей в доход бюджета ФОМС на сумму 71 809,0 млн. рублей, что на 28,7% больше, чем в 2007 году.
Исполнение бюджета 2008 года в части поступления налоговых платежей составило 104,4%. Таблица 3.
Таблица 3
Сравнительный анализ налоговых поступлений в ФОМС в 2007-2008 г. г. млн. руб.
| Показатели | Поступило 2007 г. | Поступило 2008г. | Исполнение 2007 г. (%) | Исполнение 20078г. (%) | Темп роста |
| Единый социальный налог | 55 128,1 | 71 016,6 | 99% | 104% | 128,8% |
| Другие налоги | 600,4 | 772,2 | 111% | 105,4% | 128% |
| Недоимка, пени и штрафы по взносам | 43,4 | 20,3 | 70,6% | 43% | 53% |
| Всего налогов | 55 771,9 | 71 809,0 | 99,1% | 104,4% | 128,7% |
Несмотря на увеличение с 1 декабря 2008 года доходной части бюджета ФОМС на 2 527,0 млн. руб., впервые за последние 3 года был отмечен профицит налоговых платежей в размере 3 025,7 млн. руб. (по ЕСН - 3012,6 млн. руб.) или 4,4% от суммы плановых налоговых поступлений. См. диаграмму 1.
| ФОМС в 2006-2008 гг. |
| 2006 |
| 2007 |
| 2008 |
 |
Диаграмма 1
В течение 2008 года проведены 2 заседания межведомственной рабочей группы по взаимодействию Минздравсоцразвития России, ФНС России и ФОМС в планировании и мобилизации единого социального налога, зачисляемого в доход бюджетов фондов обязательного медицинского страхования (далее - межведомственная рабочая группа), созданной в соответствии с приказом Минздравсоцразвития России и ФНС России от 1 декабря 2005 года № 751/САЭ-3-05/656. Работа межведомственной рабочей группы и принимаемые меры способствовали усилению администрирования ФНС России единого социального налога, зачисляемого в доходы бюджетов фондов ОМС.
Расходы бюджета ФОМС представлены в таблице 4 и проанализированы в диаграмме 2.
Таблица 4
Расходы ФОМС за 2008 г.
| другие общегосударственные вопросы | 149 654, 20р. |
| руководство и управление | 149 654, 20р. |
| АОУП внебюджетных фондов | 149 654, 20р. |
| международные отношения | 600,00р. |
| международные связи | |
| повышение квалификации | 16 400,00р. |
| ОМС | 73 200 908,90р. |
| культура, кинематография, СМИ | 7 878,10р. |
| другие обязательства | 7 878,10р. |
| здравоохранение и спорт | 172 257 448, 20р. |
| здравоохранение | 172 250 998, 20р. |
| субсидии на выполнение рег. программ ОМС | 41 823 300,00р. |
| нормированный страховой запас ФФОМС | 12 586 637,50р. |
| на оказание работающим гражданам первичной помощи | 18 697 943,30р. |
| информатика | 70 200,00р. |
| трансферты | 99 072 917,40р. |
| субсидии бюджетам ТФОМС | 9 456 600,30р. |
| государственная социальная помощь | 66 902 919,00р. |
| субвенции бюджетам ТФОМС | 18 324 407,10р. |
| прикладные научные исследования | 6 450,00р. |
| научно-исследовательские работы. | 6 450,00р. |
| расходы, всего | 685 138 898,70р. |

Диаграмма 2. Расходы ФОМС
Доходы и расходы ФОМС устанавливаются на одном уровне: в 2009 году - 119,31 млрд рублей, в 2010 году - 137,96 млрдрублей, в 2011 году - 157,92 млрд рублей.
На проведение дополнительной диспансеризации работающих граждан предусматривается выделить по 4 млрд рублей ежегодно. Для финансового обеспечения территориальных программ обязательного медстрахования резервируются средства на 2010 год в размере 98,96 млрд рублей, на 2011 год - 115,92 млрд рублей.
Расходы на обязательное медицинское страхование неработающего населения в 2009 году составят 3,82 млрд рублей, в 2010 году - 4,07 млрд рублей и в 2011 году - 4,35 млрд рублей.
Также предусматривается расширение контингента детей, подлежащих диспансеризации в 2009-2011 годах. В указанный период будет проведена диспансеризация не только пребывающих в стационарных учреждениях детей-сирот и детей, оставшихся без попечения родителей, но и детей, находящихся в трудной жизненной ситуации.
Глава 3. Пути решения проблем системы медицинского страхования в России и ее перспективы
3.1 Изменения в ОМС в результате реализации Национальных проектов
Их реализация проводится без определенности в концепции реформирования ОМС. И это достаточно странно, если не подразумевается в перспективе отказ от страховой медицины.В докладе М. Зурабова “О результатах и основных направлениях деятельности Минздравсоцразвития РФ как субъекта бюджетного планирования на 2006 год и на период до 2008 года” этой теме посвящен только один абзац: [9]
“В среднесрочном периоде предусматривается завершить перевод системы обязательного медицинского страхования и здравоохранения на страховые принципы. Для обеспечения равенства прав застрахованных граждан, единства системы ОМС и ее финансовой устойчивости будет сформирована централизованная система органов управления ОМС. Централизация средств ЕСН в ФОМС приведет к выравниванию финансового обеспечения ТП ОМС, законодательно установит требования и механизмы обеспечения сбалансированности программ ОМС с имеющимися финансовыми ресурсами".
Но в этом абзаце, а также в дискуссиях, которые не прекращаются с момента разработки последнего (не принятого) проекта закона “Об обязательном медицинском страховании в РФ", прочитываются следующие концептуальные моменты:
сбалансированность будет обеспечена дальнейшим сокращением обязательств (ибо балансировать будут в рамках имеющихся ресурсов);
централизация будет означать де-факто полный отказ от страхования. Медицинское страхование в стране со столь резкой дифференциацией всех существенных для страхования элементов никак не может работать по единым тарифам и нормам. К тому же, федеральный центр не способен адекватно учитывать региональную специфику. И еще один немаловажный момент: пусть в небольшой мере, но в некоторых регионах за прошедшие годы накоплен не только негативный опыт в области медицинского страхования, и зачеркивать эти позитивные наработки - слишком большая роскошь для нас.
Не совсем понятно, с позиции перспектив медицинского страхования, самое приоритетное направление Национального проекта “Здоровье" (под которое выделяется на два года 14,7% средств) - это формирование института врачей общей практики и дополнительные выплаты участковым врачам-терапевтам и врачам-педиатрам. Не потому, что считаю ненужным повышать зарплату. Заслуживает критики метод, каким это предлагается сделать.
Во-первых, он не сочетается со страховым механизмом. Ибо оплата врачей по врачебным ставкам никак не вписывается в страховой механизм. Если же дополнительную зарплату (10 тыс. и 5 тыс. рублей) вводят лишь на короткое время, а потом будут изменения нивелирующие разницу, то тем более не оправдано такое насильственное перетасовывание медицинских кадров на короткий промежуток времени.
Во-вторых, достаточно спорным является привлечение таким странным способом в участковое звено врачей. Кадры в этом звене могут появиться только за счет специалистов, что ослабит именно диагностический сектор в амбулаторном звене. Но тогда возникает вопрос - как быть с перемещением на амбулаторный уровень основной нагрузки по диагностике, если врачи-специалисты перейдут в участковые?
В-третьих, на повышении качества медицинских услуг в первичном звене можно будет поставить крест, когда гинеколог или психиатр будет диагностировать инфекционное заболевание, когда врачебные должности смогут в некоторых случаях (и это разрешается) занимать специалисты со средним медицинским образованием.
В-четвертых, есть опасность, что будет оголен и врачебный корпус в стационарном звене. Мы не повысим качество лечения в первичном звене и ослабим его в стационарном.
Перспектива несколько проясняется, если в дополнение к высказыванию министра принять во внимание принятие закона об автономных учреждениях, который позволяет менять организационно-правовой статус медицинских учреждений. Нас ждет очередная волна приватизации не только медицинских услуг, но, возможно, и самих лечебных учреждений. Итак, источник финансовых ресурсов для здравоохранения будет найден - это средства населения, причем беднейшего населения.
В заключение вернусь к проблеме выбора - по какому пути двигаться, чтобы реализовать гарантированное право на доступность и с меньшими затратами. Все больше прихожу к убеждению, что предпочтительный вариант - государственное обеспечение.
Дело в том, что обязательное медицинское страхование, на мой взгляд, тупиковый путь развития медицины. На первом этапе его применение, безусловно, дает толчок развитию медицинской технологии, но имеет серьезные негативные стороны, которые проявляются в долгосрочном развитии. Рынок медицинских услуг будет не только стимулировать развитие новых технологий, но и спрос на них, и не всегда оправданный. Затраты на здравоохранение будут непрерывно расти.
Специфика “рынка медицинских услуг" не соответствует стандарту свободного конкурентного рынка, который характеризуют следующие черты:
а) проблема асимметрии информации у производителя и потребителя. Имеет место естественная монополия “продавца" (врача) как на знание состояния здоровья пациента, так и на методы лечения, т.е. на перечень медицинских услуг, необходимых пациенту. Пациента можно лечить до бесконечности, и проблема “избыточных" медицинских услуг уже достаточно серьезно беспокоит специалистов тех стран, где страхование существует давно.
б) проблема этического порядка заключается в том, что клятва Гиппократа уже представляется “обузой" для врачебного корпуса, и возникает потребность от нее отказаться. Этический характер имеет и то обстоятельство, что, по сути, модель страхования требует оценки стоимости человеческой жизни.
Поэтому возникает вопрос: нужно ли нам проходить этот путь до тупика, тем более когда есть все основания полагать, что дееспособный механизм страхования мы не создадим еще очень долго? Не последнюю роль в этом играет то, что рыночные методы управления основными менеджерами страны (не только в социальных отраслях) встраиваются в более привычное для них администрирование. Или имеет смысл вернуться к государственному обеспечению в медицине, пока еще врачебный корпус не окончательно внутри отказался от клятвы Гиппократа?
Вопрос непростой, и выработка ответа на него требует, на мой взгляд, достаточно серьезного обсуждения всех заинтересованных сторон.
3.2 Концептуальные основы модернизации медицинского страхования
,Целью модернизации ОМС является обеспечение условий устойчивого финансирования медицинских организаций для предоставления населению бесплатной медицинской помощи в рамках базовой программы обязательного медицинского страхования.Для достижения поставленной цели необходимо последовательно решить следующие задачи:
обеспечить сбалансированность доходов системы ОМС и ее обязательств по предоставлению гарантированной медицинской помощи застрахованным гражданам;
обеспечить эффективных механизмов целевого и рационального использования средств всеми субъектами системы ОМС;
устранить недостатки, накопившихся в системе за период ее существования;
гармонизировать правовые и организационно-экономические механизмы взаимодействия обязательного медицинского страхования, здравоохранения и граждан.
Модернизация системы финансирования включает расширение и укрепление финансовой базы обязательного медицинского страхования за счет разработки новых подходов к формированию программы обеспечения граждан бесплатной медицинской помощью на основе установления четких приоритетов в развитии здравоохранения.
Предполагается, что порядок формирования Программы государственных гарантий должен включать:
определение приоритетов (по видам медицинской помощи);
формирование нормативов подушевого финансирования по категориям граждан в региональном разрезе;
определение принципов софинансирования программных мероприятий из различных источников (средства ОМС, бюджетные средства и т.д.);
формирование нормативов объемов медицинской помощи и необходимого для их предоставления ресурсного обеспечения (например, установление нормативов средней длительности лечения по видам заболеваний с учетом интенсивности лечебно-диагностического процесса, норм обеспеченности дорогостоящими видами помощи и т.п.).
Кроме того, существует реальная необходимость разработать механизмы, стимулирующие субъекты Федерации к полному выполнению обязательств страхователя неработающего населения, проживающего на территории данного субъекта, изыскать источник увеличения объема финансирования системы обязательного медицинского страхования и обеспечить формирование финансовых резервов способных эффективно обеспечить выравнивание условий финансирования программ обязательного медицинского страхования в субъектах Федерации.
Одним из условий модернизации обязательного медицинского страхования является расширение организационно-правовых форм в здравоохранении. Как вариант предлагается рассматривать организационно-правовую форму “некоммерческая организация" и законодательно установить новые организационно-правовые формы и внести соответствующие поправки в законодательство, регулирующее имущественные, налоговые, трудовые и другие организационно-экономические отношения.
Этапность реформирования системы ОМС должна выражаться в:
поэтапном расширении числа регионов-участников;
поэтапном расширении охваченных категорий застрахованных;
поэтапном повышении уровня централизации ЕСН;
корректировке размеров налогового вычета из ЕСН, предоставляемого при выходе из системы ОМС;
корректировке пороговых величин дохода граждан, дающих право на выход из ОМС (в случае установления пороговых ограничений на выход из системы).
Предполагалось, что введение нового закона начнется с 2004 года, с поэтапным наращиванием числа регионов, заключивших соглашения, с различной финансовой обеспеченностью программы ОМС неработающего населения. При этом с учетом возможностей финансирования будет применяться дифференцированное отношение к страхованию различных категорий неработающего населения. В полном объеме реформированная система ОМС начала работать с 2007 года. Но закон об обязательном медицинском страховании до сих пор не принят.
Развитие законодательной базы обязательного медицинского страхования и здравоохранения, в частности, разработка законопроекта “О защите прав пациентов" потребуют принятия дополнительных мер и по защите прав медицинских работников. Известным и достаточно отработанным в странах с рыночной экономикой методом является формирование системы страхования ответственности профессиональной медицинской деятельности.
1. Увеличение финансирования отрасли здравоохранения.
В сценарии инновационного развития в условиях высоких темпов экономического роста ожидается значительное повышение не только государственных, но и частных расходов на здравоохранение. Расходы государства на здравоохранение к 2020 году увеличатся до 4,8% ВВП, частные расходы - до 1,1-1,5% ВВП. При этом дифференциация регионов по уровню финансирования здравоохранения из бюджетов всех уровней на душу населения сократится с 4-5 раз до 2 раз.
2. Пересмотр законодательства в области тарифов отчислений в социальные фонды в сторону увеличения тарифа на ОМС.
3. Формирование новых подходов для планирующегося значительного вброса денег в систему ОМС (увеличение % ВВП на здравоохранение, трансформация нацпроектов в долгосрочные программы, введение одноканального финансирования) и как один из наиболее реальных путей - введение накопительных счетов граждан России.
4. Принятие закона о государственных гарантиях оказания гражданам РФ бесплатной медицинской помощи. При этом, ответственность за финансовое обеспечение финансовых обязательств государства в сфере здравоохранения возлагается на систему ОМС, в которой концентрируется большая часть финансовых ресурсов.
Необходимость принятия нового закона диктуется следующими соображениями:
государственные гарантии оказания гражданам страны бесплатной медицинской помощи должны быть: а) максимально конкретными, б) ясными для населения, в) финансово сбалансированными. Для людей жизненно важно знать, что можно получить на бесплатной основе и за что придется заплатить. Обращаясь в медицинскую организацию, пациент должен иметь ясное представление о мере своих гарантий. И она должна быть единой для всех;
среди возможных вариантов реформирования государственных гарантий в настоящее время четко обозначился один главный - конкретизировать гарантии оказания бесплатной медицинской помощи по видам, объемам, порядку и условиям ее оказания. По каждому заболеванию устанавливается набор услуг и лекарственных средств, предоставление которых гарантируется государством на бесплатной основе. Этот набор определяется на основе федеральных медицинских стандартов, которые конкретизируются медико-экономическими территориальными стандартами, разрабатываемыми и утверждаемыми субъектами РФ и выполняющими функцию минимальных социальных стандартов;
люди должны быть уверены в том, что эти гарантии будут реально обеспечены. Нужны новые механизмы их реализации, в которых четко определены роли тех, кто обеспечивает соблюдение гарантий (роль врача, администрации медицинской организации, страховщика, органа управления), простые процедуры рассмотрения жалоб, санкции за нарушения и прочее;
ясность государственных гарантий обеспечивается информированием пациента о том, что ему положено. Пусть даже не каждый гражданин поймет содержание стандарта во всех деталях, но наиболее важные для него наборы услуг должны стать абсолютно прозрачными и доступными для пациента. И это вполне реально.
5. Обеспечение сбалансированности объемов медицинской помощи Базовой (территориальной) программы ОМС с ее финансовыми ресурсами.
Механизмы осуществления этого важного перспективного направления следующие:
увеличение ставки ЕСН в части, зачисляемой в систему ОМС с учетом стоимости "страхового года" работающих граждан;
отказ от регрессивной шкалы налогообложения фонда оплаты труда (ФОТ) налогоплательщика и переход к плоской шкале налогообложения фонда оплаты труда, независимо от размеров оплаты труда;
установление четких требований к размеру и механизмам уплаты страховых взносов за неработающее население, вносимых из региональных бюджетов;
установление единого порядка определения субсидий и дотаций регионам не только из средств ФОМС, но и федерального бюджета.
увеличение доли государственного финансирования здравоохранения в ближайшие годы не менее чем в 2,5 раза.
6. Внедрение единых, наиболее эффективных способов оплаты медицинской помощи:
отказ от методов сметного финансирования сети медицинских организаций;
переход от метода ретроспективного возмещения расходов на медицинскую помощи (метод "зарабатывания"), не позволяющего достаточно четко контролировать затраты, к методу предварительной оплаты согласованных (планируемых) объемов медицинской помощи, сориентированных на конкретный результат по критериям доступности и качества оказанной МП;
в первичной медико-санитарной помощи - сочетание подушевого метода финансирования прикрепленного населения с ориентацией на заинтересованность медицинских работников в улучшении показателей здоровья населения, доступности и результативности не только амбулаторно-поликлинической, но и стационарной медицинской помощи.
7. Повышение управляемости отрасли через систему ОМС.
В настоящее время обсуждается вопрос о возврате к практике заключения трехсторонних соглашений между Минздравсоцразвитием России, ФОМС и главами администраций субъектов РФ, что позволит оптимизировать направление субвенций территориям и возобновит управляемость отрасли через внебюджетную финансовую систему.
8. Осуществление действенного государственного регулирования платных медицинских услуг.
Государственное регулирование платных услуг предполагает осуществление следующих давно назревших действий:
четкое определение перечня медицинских услуг, превосходящие медицинскую помощь в рамках государственных гарантий, могут быть получены гражданами на платной основе. Во всех странах с развитым общественным здравоохранением население оплачивает часть стоимости медицинской помощи. Доля личных расходов в совокупных расходах на здравоохранение варьируется от 10 до 30% при среднем показателе 24%. Напомним, что у нас этот показатель приближается к 50% - и это при значительно более низкой зарплате.
9. Развитие солидарных форм оплаты медицинских услуг.
В рамках нового законодательства по ОМС планируется предложить населению более солидарные формы участия в покрытии расходов на медицинскую помощь. Это прежде всего форма страхового взноса гражданина в страховой фонд по дополнительным программам медицинского страхования. В отличие от традиционного коммерческого ДМС, доступного лишь наиболее обеспеченным категориям населения, дополнительные программы реализуются на тех же условиях, как и базовая программа ОМС (общая для всего населения страны), то есть являются максимально солидарными и регулируемыми. Используемые в системе ОМС финансовые механизмы, прежде всего регулируемые цены на медицинские услуги, распространяются и на дополнительные программы, делая их более доступными для населения.
Привлекательность дополнительной программы для населения зависит, во-первых, от четкости определения пакета дополнительных услуг, во-вторых, от соотношения размера уплачиваемого гражданином страхового взноса по этой программе и тех потенциальных затрат, которые он понесет в случае отсутствия страховки, проще говоря, - тех сумм, которые он потратит на получение платных услуг и приобретение лекарств в аптеке. Большое значение имеет также физическая доступность услуг, на которые имеет право застрахованный.
Дополнительные программы целесообразно формировать прежде всего по наиболее обременительным для семейных бюджетов видам медицинской помощи, например, лекарственной и стоматологической. Не только льготник, но и обычный гражданин может присоединиться к действующей программе льготного лекарственного обеспечения. Если развивать это обеспечение действительно по страховому принципу и с большим кругом участников (например, миллион человек застрахованных), то население получит право на пакет лекарственных средств стоимостью, как минимум, в 3-4 раза выше, чем размер страхового взноса.
10. Совершенствование деятельности СМО в системе ОМС.
Для совершенствования деятельности СМО в системе обязательного медицинского страхования предлагается ряд действенных мер следующего порядка:
10.1. Нормативно закрепить приоритет права выбора страховщика по ОМС за застрахованным гражданином.
10.2. Придать деятельности по ОМС исключительный характер, т.е. запретить ее совмещение с иными видами страхования, сохранив некоммерческий статус. При этом необходимо так же предупредить аффилированность лиц, занимающихся ОМС и ДМС.
10.3. Отменить повышенные требования к уставному капиталу, составу и структуре активов СМО, занимающихся исключительно ОМС, облегчив вхождение на рынок ОМС независимым субъектам страховой деятельности и создав условия для разукрупнения СМО, занимающих доминирующее положение на рынке ОМС.
10.4. Создать условия для заинтересованного участия СМО в защите прав застрахованных и эффективном использовании ресурсов ЛПУ путем создания конкурентной среды между СМО за застрахованных.
10.5. Обеспечить реальное участие СМО в планировании и организации медицинской помощи населению с целью эффективного использования материальных и кадровых ресурсов медицинских организаций, а следовательно - существенного повышения эффективности системы ОМС.
10.6. Реализовать систему разделения финансовых рисков между ТФОМС и СМО.
10.7. Обеспечить сбалансированность финансовых обязательств СМО в системе ОМС. Без этого система ОМС будет обречена на дальнейшую профанацию страхового принципа. Без такой сбалансированности невозможно сделать СМО реальным носителем финансовых рисков. Он так и останется индифферентным транслятором государственных средств от территориального фонда ОМС в медицинское учреждение.
10.8. Правила работы страховщиков и оплаты ими работы медицинских организаций должны стимулировать и тех, и других к более эффективному использованию ресурсов. Лучший способ для этого - развитие конкурентной модели страхования - то есть создать конкуренцию между СМО и между медицинскими организациями везде, где такая конкуренция осмысленна. Но для того, чтобы этого добиться, потребуется много усилий. Прежде всего, от государства. В мировой практике пока доминирует модель "одного покупателя", в роли которого выступает либо государственный, либо частный страховщик. Эта модель проще, но и потенциал роста эффективности в такой модели меньше.
10.9. Проблема качества оказания медицинской помощи не должна быть сведена к проверкам СМО и наказаниям ЛПУ - это дорого и непродуктивно. Решающую роль в обеспечении качества должны играть сами врачи - через различные формы самоорганизации и корпоративного контроля. Профессиональные врачебные организации должны взять на себя распространение современных медицинских технологий, создание современных систем обеспечения качества, обеспечение этических норм поведения врачей.
11. Совершенствование деятельности медицинских организаций.
11.1 В финансировании медицинских организаций из государственных источников планируется реализация принципа "деньги следуют за пациентом". Это означает концентрацию 80-90% государственных средств в системе ОМС и финансирование медицинских учреждений по результатам их работы. Из бюджета целесообразно финансировать лишь наиболее дорогостоящие высокотехнологичные виды помощи, а также часть социально значимых услуг (например, психиатрическую помощь в стационарных условиях).
11.2 Для усиления стимулов медицинских учреждений к повышению эффективности их работы, необходимо предоставить им больше хозяйственной самостоятельности. Для этого необходимо законодательно закрепить статус автономного медицинского учреждения.
11.3 Изменение системы оплаты труда медицинским работникам - давно назревшая необходимость. На ближайшую перспективу коэффициент увеличения заработной платы медицинским работникам должен составить 2,5-3 по сравнению с существующим на сегодня уровнем. Необходимо реализовать действенное стимулирование эффективной работы медицинского персонала, а значит существенная дифференциация оплаты в зависимости от объема и качества оказанных услуг.
11.4 Обеспечение полностью бесплатного лекарственного лечения в условиях стационара. Больные не должны приходить в больницу со своими лекарствами - предоставление всех лекарств, включенных в стандарт лечения, должно стать бесспорной обязанностью больницы. Одновременно планируется существенно расширить число льготников по амбулаторному лечению (по рецептам врачей), охватив соответствующими программами всех детей и пенсионеров.
11.5 Чтобы начать серьезные структурные преобразования, нужны крупные стартовые вложения, прежде всего в сектор первичной медицинской помощи. Чрезмерные объемы и недостаточная интенсивность стационарной помощи во многом определяются тем, что первичное звено пока не способно взять на себя основную нагрузку по лечению больных.
Острота структурных диспропорций в сочетании с отсутствием у всех субъектов здравоохранения достаточных стимулов к изменению ситуации может привести к тому, что дополнительные средства будут "проедены" неэффективной системой без видимого улучшения доступности и качества медицинской помощи.
Согласно перспективам, в структуре государственных расходов на медицинскую помощь возрастет доля амбулаторно-поликлинической помощи с 30% в 2009 г. до 50% в 2020 г.; медицинской помощи в дневных стационарах - с 3 до 8%. Доля стационарной помощи снизиться с 61 до 37%. В составе расходов на амбулаторно-поликлиническую помощь доля услуг участковой службы повысится с 30 до 65-70%.
Без крупных дополнительных вливаний в отрасль практически не удастся обеспечить приемлемый уровень качества гарантируемой государством медицинской помощи. Даже если получится с помощью медико-экономических стандартов внедрить в практику действительно менее затратные и клинически эффективные медицинские технологии, трудно ожидать, что размер экономии превысит 10-20%. Между тем сегодня население, как отмечалось выше, покрывает 40-45% совокупных расходов на медицинскую помощь. А значит, сохранится весьма значительный разрыв между приемлемыми стандартами качества медицинской помощи и реальными возможностями их обеспечить.
12. Гражданин, как основное заинтересованное лицо в получении гарантированной государством бесплатной медицинской помощи достойного качества.
С точки зрения пациента все эти изменения важны только тогда, когда они реально улучшают его положение в системе ОМС: не нужно платить за то, что финансирует государство, можно положиться на страховщика в решении любых проблем, возникающих с медиками, страховщик предоставит нужную информацию и обеспечит высокое качество медицинской помощи. С точки зрения общества административные затраты на ОМС станут окупаться, если эта система будет вносить существенный вклад в повышение эффективности функционирования здравоохранения.
Особенно важно привлечь население к различным формам общественного контроля за деятельностью медицинских учреждений. С этой целью необходимо начать создание общественных советов в медицинских организациях. Они призваны обеспечить максимальную гласность в отношении показателей деятельности учреждений (в том числе и выбор некоторых показателей), исключить чрезмерную их коммерциализацию, привить прозрачные формы распределения поступлений от платных форм обслуживания.
Столь же важно развитие общественных организаций, способных участвовать в определении приоритетных направлений развития местного здравоохранения, защите прав пациентов, информировании граждан. Эти и многие другие функции могут выполнять различные общества, в том числе, организации, объединяющие больных с определенными заболеваниями (например, общества больных астмой, диабетом; общества больных, ожидающих плановую операцию). За рубежом такие организации уже давно существуют.
Необходимо также повысить роль застрахованного в системе ОМС. Он должен реально выбирать страховщика и обеспечивать обратную связь в этой системе - по результатам своего лечения давать "сигналы" страховщикам, какие медицинские организации и какие врачи пользуются его доверием. Только так можно поддержать наиболее эффективные звенья оказания медицинской помощи.
В более отдаленной перспективе в России вероятен переход к медико-социальному страхованию. Необходимо отметить, что в 1994 году ВОЗ и Международное бюро труда опубликовали документ под названием "Социальное страхование здоровья. Руководство по планированию". Руководство предназначено для стран, которые рассматривают возможность введения социального страхования здоровья, вместо существующей системы здравоохранения или в дополнение к ней.
Примером страны, которая на основе обязательного медицинского страхования, последовательно развивая идею социальной рыночной экономики, создала систему социального страхования здоровья, можно считать Германию. В соответствии с Кодексом социального права Германии система социального здоровья этой страны обеспечивает населению все необходимые виды профилактики, диагностики, лечения и реабилитации, социальные услуги (уход, помощь по хозяйству), выплаты пособий по временной нетрудоспособности и по случаю смерти.
Право застрахованного на получение названных услуг реализуют больничные кассы. Как показывает опыт Германии, социальное страхование здоровья на основе медико-социального страхования успешно реализуется и решает важнейшие социальные проблемы, связанные со здоровьем населения, в условиях развитой рыночной экономики.
В России, формирование единой системы медико-социального страхования входило в "План действий Правительства Российской Федерации в области социальной политики и модернизации экономики на 2000 - 2001 гг.". Шла работа над проектом федерального закона "Об обязательном медико-социальном страховании, с 1 января 2001 года был введен единый социальный налог, консолидировавший страховые взносы по разным отраслям социального страхования, включая медицинское. Однако, окончательная реализация задуманного была практически невозможна из-за больших финансовых и организационных проблем в системе ОМС, о которых было сказано выше.
Неопределенность обязательств по медицинскому страхованию.
Полная неопределенность в отношении понятия “медицинская услуга”.
Несбалансированность средств и обязательств в ОМС.
4) Три источника финансирования ЛПУ (бюджетный, ОМС, средства населения) абсолютно непрозрачны и не скоординированы.
5) Незаинтересованность медицинских работников в повышении ни качества медицинских услуг, ни своей производительности в рамках программ государственных гарантий, так как оплата их труда не меняется в зависимости от интенсивности труда и уровня профессионализма.
6) Страховщики (СМО) при существующем правовом поле не заинтересованы в повышении эффективности использования средств ОМС и в создании действенного контроля по защите интересов застрахованных. Более того, они не заинтересованы в росте объема и качества предоставленных услуг, в предоставлении пациентам права на выбор врача.
7) Существующая государственная статистика совершенно не отражает реального положения вещей ни со здоровьем населения, ни с работой ЛПУ. Показателей приводится много, но они в совокупности не позволяют дать оценку работы здравоохранения или вывести какой-либо сводный показатель здоровья (нездоровья) населения, кроме ожидаемой продолжительности жизни. Но этот показатель кумулятивный и отражает результаты не только последнего времени, но и всех предыдущих лет.
В сложившихся условиях существует два пути дальнейшего развития:
Первый - отказ от попытки создания механизма социального страхования и переход полностью на модель государственного социального обеспечения. Плюсы этого пути - ответственность конкретизирована - это только исполнительная власть, сокращается число посредников в цепочке финансирования и укорачивается путь прохождения финансовых средств. По опыту других стран очевидно, что государственное медицинское обеспечение - наиболее дешевая форма обеспечения доступности медицинских услуг для населения.
Второй - формирование механизма (а не формы) страхования, предполагающее изначально четкое разделение страховых и нестраховых обязательств, источников финансирования этих обязательств, организационных структур и ответственности между исполнительной властью и страховыми институтами, создание системы страховой статистики.
Первый путь, как представляется, не будет принят из-за политических соображений - якобы потери статуса государства либерально-демократического типа. Хотя государственное здравоохранение не мешает, например, Англии пребывать в этой категории стран. И даже Железной Леди не удалось переломить ситуацию и отказаться от государственного здравоохранения. Реальная же причина отказа явно не политического характера.
Второй путь не будет реализован из-за экономических интересов всех участников современной схемы перераспределения средств. Причина - финансовые ресурсы. Для реализации страхового механизма нужны значительные средства: во-первых, для платежей за неработающих, если не отказаться от идеи их страхования; во-вторых, для финансирования содержания и технического оснащения всей государственной и муниципальной сети ЛПУ.
В итоге складывается впечатление, что все реформы в социальной сфере проводятся финансовым ведомством, не владеющим профессиональным знанием закономерностей функционирования и ситуации в социальной сфере. В окончательном решении отсутствуют признаки грамотного должного обоснования и расчета даже на два шага вперед. Это можно проследить по всем этапам реформ, как в пенсионном обеспечении, так и в здравоохранении. Цели реформ и долгосрочный эффект для населения всегда были вторичны, а первичными задачами на каждом этапе были и остаются экономия текущих финансовых ресурсов и сохранение административного по сути, но формально реформированного, механизма их перераспределения.
2. Гражданский кодекс РФ. Часть вторая. // СЗ РФ. 1996. № 5
3. О бюджете Фонда социального страхования Российской Федерации на 2008 год и на плановый период 2009 и 2010 годов. Федеральный закон от 21 июля 2007 г. N 183-ФЗ (по состоянию на декабрь 2008 г) \\ Нормативные акты для бухгалтера", N 8, апрель 2007 г
4. Авксентьев В.И. Возможные пути развития законодательства в сфере медицинского страхования \ В.И. Авксентьев, А.А. Цыганов, Л.Н. Шолпо \\Юридическая и правовая работа в страховании. - N 4, IV квартал 2005 г.
5. Александров, И.М. Бюджетная система Российской Федерации: учеб. / И.М. Александров. - М.: Дашков и К, 2008. - 486 с.
6. Антропов В.В. Система медицинского страхования в государствах - членах ЕС // Труд за рубежом. 2006. N 2. С.109-128; Роик В.Д. Социальное страхование: история, проблемы, пути совершенствования.М., 1994. С.40-42
7. Григорьева И.А. Социальный налоговый вычет в связи с оплатой медицинской помощи по добровольному медицинскому страхованию \\ Законодательство. - N 4, апрель 2005 г.
8. Гришин В.В., Бутова В.Г., Резников А.А. "Модели системы обязательного медицинского страхования" // Финансы, 2006 г. №3.
9. Кузьменко М.М. "Здравоохранение в условиях рыночной экономики". - М.; Медицина, 2006.
10. Лаврова Ю. "Обязательное медицинское страхование - опыт ФРГ" // Финанасы, 2003 г. №8.
11. Литовка П.И., Литовка А.Б., Чебоненко Н.В. "Добровольное медицинское страхование: правовой режим и перспективы развития" // Экология человека, 2008 г. №4
12. Луговой А.В. Добровольное медицинское страхование работников: бухгалтерский учет и налогообложение \\Новое в бухгалтерском учете и отчетности. - N 6, март 2006 г.
13. Обухова Т. Д.обровольное медицинское страхование \\Автономные организации: бухгалтерский учет и налогообложение. - N 3, 4, сентябрь, октябрь 2007 г.
14. Панкратов В. Обязательное медицинское страхование: от понятийного аппарата к правовой регламентации \\ Российская юстиция. - N 10, октябрь 2003 г.
15. Селуянов Д.М. Договор обязательного медицинского страхования: гражданско-правовой аспект \\ Юридическая и правовая работа в страховании. - N 2, II квартал 2006 г.
16. Семенков А.В., Чернов А.Ю. "Медицинское страхование". - М., 2007 г.
17. Социальная медицина и организация здравоохранения // Руководство для студентов: в 2-х томах. Т.2 // В.А. Меняев и соавторы. - Спб, 1998 г.
18. Соловьев А.К. Проблемы развития системы государственного страхования в условиях переходной экономики /А.К. Соловьев // Вестник ПФР. - 2003. - С.31-48.
19. Страхование: Учебник // Под ред. Т.А. Федоровой. - 2-е изд., перераб. и доп. - М.: Экономистъ, 2003 г.
20. Суглобов А.Е. Учет расходов по добровольному медицинскому страхованию и по страхованию жизни \\Консультант бухгалтера, N 2, февраль 2008 г.
21. Терехова В.А. О правилах добровольного медицинского страхования и учете соответствующих расходов \\ Бухгалтерский учет в издательстве и полиграфии. - N 3, март 2008 г.
22. Финансы, денежное обращение, кредит: Учебник для вузов/Под ред. Л.А. Дробозиной - М.: ЮНИТИ, 1997. - 801 с.
23. Финансы: Учебник для вузов/ Под ред. проф. М.В. Романовского, О.В. Врублевской, Москва, Юрайт, 2007. - 544 с.
24. Четыркин Е. "Медицинское страхование на Западе и в России" // Мировая экономика и международные отношения, 2008. №12.
25. Ярошенко Г. Медицинское страхование: "добровольные" проблемы \\ Практическая бухгалтерия. - N 9, сентябрь 2007 г.
поэтапном расширении числа регионов-участников;
поэтапном расширении охваченных категорий застрахованных;
поэтапном повышении уровня централизации ЕСН;
корректировке размеров налогового вычета из ЕСН, предоставляемого при выходе из системы ОМС;
корректировке пороговых величин дохода граждан, дающих право на выход из ОМС (в случае установления пороговых ограничений на выход из системы).
Предполагалось, что введение нового закона начнется с 2004 года, с поэтапным наращиванием числа регионов, заключивших соглашения, с различной финансовой обеспеченностью программы ОМС неработающего населения. При этом с учетом возможностей финансирования будет применяться дифференцированное отношение к страхованию различных категорий неработающего населения. В полном объеме реформированная система ОМС начала работать с 2007 года. Но закон об обязательном медицинском страховании до сих пор не принят.
Развитие законодательной базы обязательного медицинского страхования и здравоохранения, в частности, разработка законопроекта “О защите прав пациентов" потребуют принятия дополнительных мер и по защите прав медицинских работников. Известным и достаточно отработанным в странах с рыночной экономикой методом является формирование системы страхования ответственности профессиональной медицинской деятельности.
3.3 Перспективы развития ДМС и ОМС
Перспективы развития ОМС и ДМС видится реализовать по нескольким основным направлениям.1. Увеличение финансирования отрасли здравоохранения.
В сценарии инновационного развития в условиях высоких темпов экономического роста ожидается значительное повышение не только государственных, но и частных расходов на здравоохранение. Расходы государства на здравоохранение к 2020 году увеличатся до 4,8% ВВП, частные расходы - до 1,1-1,5% ВВП. При этом дифференциация регионов по уровню финансирования здравоохранения из бюджетов всех уровней на душу населения сократится с 4-5 раз до 2 раз.
2. Пересмотр законодательства в области тарифов отчислений в социальные фонды в сторону увеличения тарифа на ОМС.
3. Формирование новых подходов для планирующегося значительного вброса денег в систему ОМС (увеличение % ВВП на здравоохранение, трансформация нацпроектов в долгосрочные программы, введение одноканального финансирования) и как один из наиболее реальных путей - введение накопительных счетов граждан России.
4. Принятие закона о государственных гарантиях оказания гражданам РФ бесплатной медицинской помощи. При этом, ответственность за финансовое обеспечение финансовых обязательств государства в сфере здравоохранения возлагается на систему ОМС, в которой концентрируется большая часть финансовых ресурсов.
Необходимость принятия нового закона диктуется следующими соображениями:
государственные гарантии оказания гражданам страны бесплатной медицинской помощи должны быть: а) максимально конкретными, б) ясными для населения, в) финансово сбалансированными. Для людей жизненно важно знать, что можно получить на бесплатной основе и за что придется заплатить. Обращаясь в медицинскую организацию, пациент должен иметь ясное представление о мере своих гарантий. И она должна быть единой для всех;
среди возможных вариантов реформирования государственных гарантий в настоящее время четко обозначился один главный - конкретизировать гарантии оказания бесплатной медицинской помощи по видам, объемам, порядку и условиям ее оказания. По каждому заболеванию устанавливается набор услуг и лекарственных средств, предоставление которых гарантируется государством на бесплатной основе. Этот набор определяется на основе федеральных медицинских стандартов, которые конкретизируются медико-экономическими территориальными стандартами, разрабатываемыми и утверждаемыми субъектами РФ и выполняющими функцию минимальных социальных стандартов;
люди должны быть уверены в том, что эти гарантии будут реально обеспечены. Нужны новые механизмы их реализации, в которых четко определены роли тех, кто обеспечивает соблюдение гарантий (роль врача, администрации медицинской организации, страховщика, органа управления), простые процедуры рассмотрения жалоб, санкции за нарушения и прочее;
ясность государственных гарантий обеспечивается информированием пациента о том, что ему положено. Пусть даже не каждый гражданин поймет содержание стандарта во всех деталях, но наиболее важные для него наборы услуг должны стать абсолютно прозрачными и доступными для пациента. И это вполне реально.
5. Обеспечение сбалансированности объемов медицинской помощи Базовой (территориальной) программы ОМС с ее финансовыми ресурсами.
Механизмы осуществления этого важного перспективного направления следующие:
увеличение ставки ЕСН в части, зачисляемой в систему ОМС с учетом стоимости "страхового года" работающих граждан;
отказ от регрессивной шкалы налогообложения фонда оплаты труда (ФОТ) налогоплательщика и переход к плоской шкале налогообложения фонда оплаты труда, независимо от размеров оплаты труда;
установление четких требований к размеру и механизмам уплаты страховых взносов за неработающее население, вносимых из региональных бюджетов;
установление единого порядка определения субсидий и дотаций регионам не только из средств ФОМС, но и федерального бюджета.
увеличение доли государственного финансирования здравоохранения в ближайшие годы не менее чем в 2,5 раза.
6. Внедрение единых, наиболее эффективных способов оплаты медицинской помощи:
отказ от методов сметного финансирования сети медицинских организаций;
переход от метода ретроспективного возмещения расходов на медицинскую помощи (метод "зарабатывания"), не позволяющего достаточно четко контролировать затраты, к методу предварительной оплаты согласованных (планируемых) объемов медицинской помощи, сориентированных на конкретный результат по критериям доступности и качества оказанной МП;
в первичной медико-санитарной помощи - сочетание подушевого метода финансирования прикрепленного населения с ориентацией на заинтересованность медицинских работников в улучшении показателей здоровья населения, доступности и результативности не только амбулаторно-поликлинической, но и стационарной медицинской помощи.
7. Повышение управляемости отрасли через систему ОМС.
В настоящее время обсуждается вопрос о возврате к практике заключения трехсторонних соглашений между Минздравсоцразвитием России, ФОМС и главами администраций субъектов РФ, что позволит оптимизировать направление субвенций территориям и возобновит управляемость отрасли через внебюджетную финансовую систему.
8. Осуществление действенного государственного регулирования платных медицинских услуг.
Государственное регулирование платных услуг предполагает осуществление следующих давно назревших действий:
четкое определение перечня медицинских услуг, превосходящие медицинскую помощь в рамках государственных гарантий, могут быть получены гражданами на платной основе. Во всех странах с развитым общественным здравоохранением население оплачивает часть стоимости медицинской помощи. Доля личных расходов в совокупных расходах на здравоохранение варьируется от 10 до 30% при среднем показателе 24%. Напомним, что у нас этот показатель приближается к 50% - и это при значительно более низкой зарплате.
9. Развитие солидарных форм оплаты медицинских услуг.
В рамках нового законодательства по ОМС планируется предложить населению более солидарные формы участия в покрытии расходов на медицинскую помощь. Это прежде всего форма страхового взноса гражданина в страховой фонд по дополнительным программам медицинского страхования. В отличие от традиционного коммерческого ДМС, доступного лишь наиболее обеспеченным категориям населения, дополнительные программы реализуются на тех же условиях, как и базовая программа ОМС (общая для всего населения страны), то есть являются максимально солидарными и регулируемыми. Используемые в системе ОМС финансовые механизмы, прежде всего регулируемые цены на медицинские услуги, распространяются и на дополнительные программы, делая их более доступными для населения.
Привлекательность дополнительной программы для населения зависит, во-первых, от четкости определения пакета дополнительных услуг, во-вторых, от соотношения размера уплачиваемого гражданином страхового взноса по этой программе и тех потенциальных затрат, которые он понесет в случае отсутствия страховки, проще говоря, - тех сумм, которые он потратит на получение платных услуг и приобретение лекарств в аптеке. Большое значение имеет также физическая доступность услуг, на которые имеет право застрахованный.
Дополнительные программы целесообразно формировать прежде всего по наиболее обременительным для семейных бюджетов видам медицинской помощи, например, лекарственной и стоматологической. Не только льготник, но и обычный гражданин может присоединиться к действующей программе льготного лекарственного обеспечения. Если развивать это обеспечение действительно по страховому принципу и с большим кругом участников (например, миллион человек застрахованных), то население получит право на пакет лекарственных средств стоимостью, как минимум, в 3-4 раза выше, чем размер страхового взноса.
10. Совершенствование деятельности СМО в системе ОМС.
Для совершенствования деятельности СМО в системе обязательного медицинского страхования предлагается ряд действенных мер следующего порядка:
10.1. Нормативно закрепить приоритет права выбора страховщика по ОМС за застрахованным гражданином.
10.2. Придать деятельности по ОМС исключительный характер, т.е. запретить ее совмещение с иными видами страхования, сохранив некоммерческий статус. При этом необходимо так же предупредить аффилированность лиц, занимающихся ОМС и ДМС.
10.3. Отменить повышенные требования к уставному капиталу, составу и структуре активов СМО, занимающихся исключительно ОМС, облегчив вхождение на рынок ОМС независимым субъектам страховой деятельности и создав условия для разукрупнения СМО, занимающих доминирующее положение на рынке ОМС.
10.4. Создать условия для заинтересованного участия СМО в защите прав застрахованных и эффективном использовании ресурсов ЛПУ путем создания конкурентной среды между СМО за застрахованных.
10.5. Обеспечить реальное участие СМО в планировании и организации медицинской помощи населению с целью эффективного использования материальных и кадровых ресурсов медицинских организаций, а следовательно - существенного повышения эффективности системы ОМС.
10.6. Реализовать систему разделения финансовых рисков между ТФОМС и СМО.
10.7. Обеспечить сбалансированность финансовых обязательств СМО в системе ОМС. Без этого система ОМС будет обречена на дальнейшую профанацию страхового принципа. Без такой сбалансированности невозможно сделать СМО реальным носителем финансовых рисков. Он так и останется индифферентным транслятором государственных средств от территориального фонда ОМС в медицинское учреждение.
10.8. Правила работы страховщиков и оплаты ими работы медицинских организаций должны стимулировать и тех, и других к более эффективному использованию ресурсов. Лучший способ для этого - развитие конкурентной модели страхования - то есть создать конкуренцию между СМО и между медицинскими организациями везде, где такая конкуренция осмысленна. Но для того, чтобы этого добиться, потребуется много усилий. Прежде всего, от государства. В мировой практике пока доминирует модель "одного покупателя", в роли которого выступает либо государственный, либо частный страховщик. Эта модель проще, но и потенциал роста эффективности в такой модели меньше.
10.9. Проблема качества оказания медицинской помощи не должна быть сведена к проверкам СМО и наказаниям ЛПУ - это дорого и непродуктивно. Решающую роль в обеспечении качества должны играть сами врачи - через различные формы самоорганизации и корпоративного контроля. Профессиональные врачебные организации должны взять на себя распространение современных медицинских технологий, создание современных систем обеспечения качества, обеспечение этических норм поведения врачей.
11. Совершенствование деятельности медицинских организаций.
11.1 В финансировании медицинских организаций из государственных источников планируется реализация принципа "деньги следуют за пациентом". Это означает концентрацию 80-90% государственных средств в системе ОМС и финансирование медицинских учреждений по результатам их работы. Из бюджета целесообразно финансировать лишь наиболее дорогостоящие высокотехнологичные виды помощи, а также часть социально значимых услуг (например, психиатрическую помощь в стационарных условиях).
11.2 Для усиления стимулов медицинских учреждений к повышению эффективности их работы, необходимо предоставить им больше хозяйственной самостоятельности. Для этого необходимо законодательно закрепить статус автономного медицинского учреждения.
11.3 Изменение системы оплаты труда медицинским работникам - давно назревшая необходимость. На ближайшую перспективу коэффициент увеличения заработной платы медицинским работникам должен составить 2,5-3 по сравнению с существующим на сегодня уровнем. Необходимо реализовать действенное стимулирование эффективной работы медицинского персонала, а значит существенная дифференциация оплаты в зависимости от объема и качества оказанных услуг.
11.4 Обеспечение полностью бесплатного лекарственного лечения в условиях стационара. Больные не должны приходить в больницу со своими лекарствами - предоставление всех лекарств, включенных в стандарт лечения, должно стать бесспорной обязанностью больницы. Одновременно планируется существенно расширить число льготников по амбулаторному лечению (по рецептам врачей), охватив соответствующими программами всех детей и пенсионеров.
11.5 Чтобы начать серьезные структурные преобразования, нужны крупные стартовые вложения, прежде всего в сектор первичной медицинской помощи. Чрезмерные объемы и недостаточная интенсивность стационарной помощи во многом определяются тем, что первичное звено пока не способно взять на себя основную нагрузку по лечению больных.
Острота структурных диспропорций в сочетании с отсутствием у всех субъектов здравоохранения достаточных стимулов к изменению ситуации может привести к тому, что дополнительные средства будут "проедены" неэффективной системой без видимого улучшения доступности и качества медицинской помощи.
Согласно перспективам, в структуре государственных расходов на медицинскую помощь возрастет доля амбулаторно-поликлинической помощи с 30% в 2009 г. до 50% в 2020 г.; медицинской помощи в дневных стационарах - с 3 до 8%. Доля стационарной помощи снизиться с 61 до 37%. В составе расходов на амбулаторно-поликлиническую помощь доля услуг участковой службы повысится с 30 до 65-70%.
Без крупных дополнительных вливаний в отрасль практически не удастся обеспечить приемлемый уровень качества гарантируемой государством медицинской помощи. Даже если получится с помощью медико-экономических стандартов внедрить в практику действительно менее затратные и клинически эффективные медицинские технологии, трудно ожидать, что размер экономии превысит 10-20%. Между тем сегодня население, как отмечалось выше, покрывает 40-45% совокупных расходов на медицинскую помощь. А значит, сохранится весьма значительный разрыв между приемлемыми стандартами качества медицинской помощи и реальными возможностями их обеспечить.
12. Гражданин, как основное заинтересованное лицо в получении гарантированной государством бесплатной медицинской помощи достойного качества.
С точки зрения пациента все эти изменения важны только тогда, когда они реально улучшают его положение в системе ОМС: не нужно платить за то, что финансирует государство, можно положиться на страховщика в решении любых проблем, возникающих с медиками, страховщик предоставит нужную информацию и обеспечит высокое качество медицинской помощи. С точки зрения общества административные затраты на ОМС станут окупаться, если эта система будет вносить существенный вклад в повышение эффективности функционирования здравоохранения.
Особенно важно привлечь население к различным формам общественного контроля за деятельностью медицинских учреждений. С этой целью необходимо начать создание общественных советов в медицинских организациях. Они призваны обеспечить максимальную гласность в отношении показателей деятельности учреждений (в том числе и выбор некоторых показателей), исключить чрезмерную их коммерциализацию, привить прозрачные формы распределения поступлений от платных форм обслуживания.
Столь же важно развитие общественных организаций, способных участвовать в определении приоритетных направлений развития местного здравоохранения, защите прав пациентов, информировании граждан. Эти и многие другие функции могут выполнять различные общества, в том числе, организации, объединяющие больных с определенными заболеваниями (например, общества больных астмой, диабетом; общества больных, ожидающих плановую операцию). За рубежом такие организации уже давно существуют.
Необходимо также повысить роль застрахованного в системе ОМС. Он должен реально выбирать страховщика и обеспечивать обратную связь в этой системе - по результатам своего лечения давать "сигналы" страховщикам, какие медицинские организации и какие врачи пользуются его доверием. Только так можно поддержать наиболее эффективные звенья оказания медицинской помощи.
В более отдаленной перспективе в России вероятен переход к медико-социальному страхованию. Необходимо отметить, что в 1994 году ВОЗ и Международное бюро труда опубликовали документ под названием "Социальное страхование здоровья. Руководство по планированию". Руководство предназначено для стран, которые рассматривают возможность введения социального страхования здоровья, вместо существующей системы здравоохранения или в дополнение к ней.
Примером страны, которая на основе обязательного медицинского страхования, последовательно развивая идею социальной рыночной экономики, создала систему социального страхования здоровья, можно считать Германию. В соответствии с Кодексом социального права Германии система социального здоровья этой страны обеспечивает населению все необходимые виды профилактики, диагностики, лечения и реабилитации, социальные услуги (уход, помощь по хозяйству), выплаты пособий по временной нетрудоспособности и по случаю смерти.
Право застрахованного на получение названных услуг реализуют больничные кассы. Как показывает опыт Германии, социальное страхование здоровья на основе медико-социального страхования успешно реализуется и решает важнейшие социальные проблемы, связанные со здоровьем населения, в условиях развитой рыночной экономики.
В России, формирование единой системы медико-социального страхования входило в "План действий Правительства Российской Федерации в области социальной политики и модернизации экономики на 2000 - 2001 гг.". Шла работа над проектом федерального закона "Об обязательном медико-социальном страховании, с 1 января 2001 года был введен единый социальный налог, консолидировавший страховые взносы по разным отраслям социального страхования, включая медицинское. Однако, окончательная реализация задуманного была практически невозможна из-за больших финансовых и организационных проблем в системе ОМС, о которых было сказано выше.
Заключение
В результате проведенного анализа были выявлены следующие проблемы:Неопределенность обязательств по медицинскому страхованию.
Полная неопределенность в отношении понятия “медицинская услуга”.
Несбалансированность средств и обязательств в ОМС.
4) Три источника финансирования ЛПУ (бюджетный, ОМС, средства населения) абсолютно непрозрачны и не скоординированы.
5) Незаинтересованность медицинских работников в повышении ни качества медицинских услуг, ни своей производительности в рамках программ государственных гарантий, так как оплата их труда не меняется в зависимости от интенсивности труда и уровня профессионализма.
6) Страховщики (СМО) при существующем правовом поле не заинтересованы в повышении эффективности использования средств ОМС и в создании действенного контроля по защите интересов застрахованных. Более того, они не заинтересованы в росте объема и качества предоставленных услуг, в предоставлении пациентам права на выбор врача.
7) Существующая государственная статистика совершенно не отражает реального положения вещей ни со здоровьем населения, ни с работой ЛПУ. Показателей приводится много, но они в совокупности не позволяют дать оценку работы здравоохранения или вывести какой-либо сводный показатель здоровья (нездоровья) населения, кроме ожидаемой продолжительности жизни. Но этот показатель кумулятивный и отражает результаты не только последнего времени, но и всех предыдущих лет.
В сложившихся условиях существует два пути дальнейшего развития:
Первый - отказ от попытки создания механизма социального страхования и переход полностью на модель государственного социального обеспечения. Плюсы этого пути - ответственность конкретизирована - это только исполнительная власть, сокращается число посредников в цепочке финансирования и укорачивается путь прохождения финансовых средств. По опыту других стран очевидно, что государственное медицинское обеспечение - наиболее дешевая форма обеспечения доступности медицинских услуг для населения.
Второй - формирование механизма (а не формы) страхования, предполагающее изначально четкое разделение страховых и нестраховых обязательств, источников финансирования этих обязательств, организационных структур и ответственности между исполнительной властью и страховыми институтами, создание системы страховой статистики.
Первый путь, как представляется, не будет принят из-за политических соображений - якобы потери статуса государства либерально-демократического типа. Хотя государственное здравоохранение не мешает, например, Англии пребывать в этой категории стран. И даже Железной Леди не удалось переломить ситуацию и отказаться от государственного здравоохранения. Реальная же причина отказа явно не политического характера.
Второй путь не будет реализован из-за экономических интересов всех участников современной схемы перераспределения средств. Причина - финансовые ресурсы. Для реализации страхового механизма нужны значительные средства: во-первых, для платежей за неработающих, если не отказаться от идеи их страхования; во-вторых, для финансирования содержания и технического оснащения всей государственной и муниципальной сети ЛПУ.
В итоге складывается впечатление, что все реформы в социальной сфере проводятся финансовым ведомством, не владеющим профессиональным знанием закономерностей функционирования и ситуации в социальной сфере. В окончательном решении отсутствуют признаки грамотного должного обоснования и расчета даже на два шага вперед. Это можно проследить по всем этапам реформ, как в пенсионном обеспечении, так и в здравоохранении. Цели реформ и долгосрочный эффект для населения всегда были вторичны, а первичными задачами на каждом этапе были и остаются экономия текущих финансовых ресурсов и сохранение административного по сути, но формально реформированного, механизма их перераспределения.
Список использованных источников литературы
1. Конституция РФ. - М.: Юридит. лит., 1993. - 64 с.2. Гражданский кодекс РФ. Часть вторая. // СЗ РФ. 1996. № 5
3. О бюджете Фонда социального страхования Российской Федерации на 2008 год и на плановый период 2009 и 2010 годов. Федеральный закон от 21 июля 2007 г. N 183-ФЗ (по состоянию на декабрь 2008 г) \\ Нормативные акты для бухгалтера", N 8, апрель 2007 г
4. Авксентьев В.И. Возможные пути развития законодательства в сфере медицинского страхования \ В.И. Авксентьев, А.А. Цыганов, Л.Н. Шолпо \\Юридическая и правовая работа в страховании. - N 4, IV квартал 2005 г.
5. Александров, И.М. Бюджетная система Российской Федерации: учеб. / И.М. Александров. - М.: Дашков и К, 2008. - 486 с.
6. Антропов В.В. Система медицинского страхования в государствах - членах ЕС // Труд за рубежом. 2006. N 2. С.109-128; Роик В.Д. Социальное страхование: история, проблемы, пути совершенствования.М., 1994. С.40-42
7. Григорьева И.А. Социальный налоговый вычет в связи с оплатой медицинской помощи по добровольному медицинскому страхованию \\ Законодательство. - N 4, апрель 2005 г.
8. Гришин В.В., Бутова В.Г., Резников А.А. "Модели системы обязательного медицинского страхования" // Финансы, 2006 г. №3.
9. Кузьменко М.М. "Здравоохранение в условиях рыночной экономики". - М.; Медицина, 2006.
10. Лаврова Ю. "Обязательное медицинское страхование - опыт ФРГ" // Финанасы, 2003 г. №8.
11. Литовка П.И., Литовка А.Б., Чебоненко Н.В. "Добровольное медицинское страхование: правовой режим и перспективы развития" // Экология человека, 2008 г. №4
12. Луговой А.В. Добровольное медицинское страхование работников: бухгалтерский учет и налогообложение \\Новое в бухгалтерском учете и отчетности. - N 6, март 2006 г.
13. Обухова Т. Д.обровольное медицинское страхование \\Автономные организации: бухгалтерский учет и налогообложение. - N 3, 4, сентябрь, октябрь 2007 г.
14. Панкратов В. Обязательное медицинское страхование: от понятийного аппарата к правовой регламентации \\ Российская юстиция. - N 10, октябрь 2003 г.
15. Селуянов Д.М. Договор обязательного медицинского страхования: гражданско-правовой аспект \\ Юридическая и правовая работа в страховании. - N 2, II квартал 2006 г.
16. Семенков А.В., Чернов А.Ю. "Медицинское страхование". - М., 2007 г.
17. Социальная медицина и организация здравоохранения // Руководство для студентов: в 2-х томах. Т.2 // В.А. Меняев и соавторы. - Спб, 1998 г.
18. Соловьев А.К. Проблемы развития системы государственного страхования в условиях переходной экономики /А.К. Соловьев // Вестник ПФР. - 2003. - С.31-48.
19. Страхование: Учебник // Под ред. Т.А. Федоровой. - 2-е изд., перераб. и доп. - М.: Экономистъ, 2003 г.
20. Суглобов А.Е. Учет расходов по добровольному медицинскому страхованию и по страхованию жизни \\Консультант бухгалтера, N 2, февраль 2008 г.
21. Терехова В.А. О правилах добровольного медицинского страхования и учете соответствующих расходов \\ Бухгалтерский учет в издательстве и полиграфии. - N 3, март 2008 г.
22. Финансы, денежное обращение, кредит: Учебник для вузов/Под ред. Л.А. Дробозиной - М.: ЮНИТИ, 1997. - 801 с.
23. Финансы: Учебник для вузов/ Под ред. проф. М.В. Романовского, О.В. Врублевской, Москва, Юрайт, 2007. - 544 с.
24. Четыркин Е. "Медицинское страхование на Западе и в России" // Мировая экономика и международные отношения, 2008. №12.
25. Ярошенко Г. Медицинское страхование: "добровольные" проблемы \\ Практическая бухгалтерия. - N 9, сентябрь 2007 г.
[1] Соловьев А.К. Проблемы развития системы государственного страхования в условиях переходной экономики /А.К. Соловьев//Вестник ПФР. – 2003. – С.31-48.
[2] Страхование: Учебник // Под ред. Т.А.Федоровой. – 2-е изд., перераб. и доп. – М.: Экономистъ, 2003 г. – С. 67.
[3] Постановлением СМ РФ от 11.10.1993 N 1018 данное положение утратило силу в отношении страховых медицинских организаций, осуществляющих ОМС.
[4] Собрание актов Президента и Правительства РФ, 1993, N ,44, ст. 4198.
[5] Положение о требованиях к заявлению, сведениям и документам, представляемым для получения лицензии на осуществление деятельности субъектов страхового дела, утв. Приказом Минфина РФ от 11.04.2006 N 60н.
[6] Порядок формирования и использования страховых резервов СМО, осуществляющей ОМС, регулируется Положением о страховых медицинских организациях, осуществляющих обязательное медицинское страхование, утвержденным Постановлением СМ РФ от 11.10.1993 N 1018.
[7] Действует в редакции приказов Минфина РФ от 23.06.2003 N 54н, от 14.01.2005 N 2н.
[8] Примерное Положение о формировании страховых резервов по страхованию иному, чем страхование жизни приведено в Приложении к Письму Минфина РФ от 18.10.2002 N 24-08/13.
[9] Зурабов М.Ю. Демографическая ситуация и государственная демографическая политика в Российской Федерации. Тезисы к докладу министра здравоохранения и социального развития Российской Федерации // http://ethnocid.netda.ru/forum/18008.htm