| И.В.Маев, А.А. Самсонов, Московский государственный медико-стоматологический университет. Желудочное кислотообразование является, с одной стороны, важной составляющей процесса пищеварения, с другой, при его патологических состояниях - причиной многих, так называемых кислотозависимых заболеваний, среди которых патология пищевода (гастоэзофагеальная рефлюксная болезнь - ГЕРБ), желудка и двенадцатиперстной кишки (язвенная болезнь, эрозивно-язвенное поражение, хронический гастрит, гастродуоденит, синдром неязвенной функциональной диспепсии) занимает одно из первых мест. В настоящее время язвенная болезнь и ГЭРБ относятся к наиболее распространенным заболеваниям желудочно-кишечного тракта (ЖКТ). По материалам зарубежных статистических исследований, распространенность ГЭРБ среди взрослого населения в целом составляет около 40%, а язвенной болезнью желудка и двенадцатиперстной кишки страдает практически каждый 10-й житель европейских стран, США, России. Тенденция к снижению частоты этих заболеваний прослеживается в развитых странах, но не является характерной для жителей России. Широкий и порой бесконтрольный прием нестероидных противовоспалительных препаратов (НПВП) приводит к высокой частоте осложнений, вызванных поражением верхних отделов ЖКТ и называемых НПВП-гастро- и дуоденопатиями. Гастродуоденальные язвы возникают у 20-25% больных, длительно принимающих НПВП, а эрозии слизистой оболочки желудка и двенадцатиперстной кишки (ДПК) - более чем у 50%. Учитывая широкую распространенность и наличие опасных осложнений, крайне важно повсеместное внедрение во врачебную практику современных методов диагностики и лечения кислотозависимых заболеваний. Кислотозависимые заболевания Гастроэзофагеальная рефлюксная болезнь - хроническое рецидивирующее заболевание, возникающее в результате регулярного заброса агрессивного (желудочного и/или дуоденального) содержимого в пищевод, с развитием характерных клинических симптомов, приводящее к повреждению его слизистой оболочки с образованием эрозий или язв (эндоскопически позитивная форма) или без видимых признаков поражения пищевода (неэрозивная рефлюксная болезнь). Основным механизмом в патогенезе ГЭРБ является нарушение баланса между факторами агрессии и защиты слизистой оболочки органа в сторону первых. К факторам агрессии относят: соляную кислоту, пепсин, лизолецитин, желчные кислоты. Регуляция секреции соляной кислоты в желудке 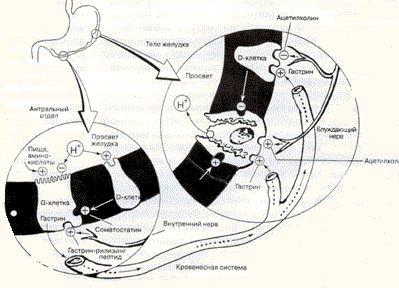
Рис. 1. Процесс секреции соляной кислоты (НСl) париетальными клетками регулируется многими факторами (рис. 1), основан на трансмембранном переносе протонов и осуществляется специфическим протонным насосом Н+-, К+- зависимой АТФазой. При активизации молекулы Н+-, К+-АТФазы встраиваются в мембрану секреторных канальцев париетальной клетки и за счет энергии АТФ переносят ионы водорода из клетки в просвет железы, обменивая их на ионы калия из внеклеточного пространства. Этот процесс предваряет выход из цитозоля париетальной клетки хлорид-ионов (Cl-), таким образом в просвете секреторного канальца обкладочной клетки и образуется НСl. Благодаря функционированию Н+-, К+-АТФазы создается существенный концентрационный градиент ионов водорода и устанавливается значительная разница рН между цитозолем париетальной клетки и просветом секреторного канальца. Ни одна из других клеток человеческого организма никогда не граничит со средой с такими низкими значениями рН. Строение обкладочной клетки поляризовано. На ее базолатеральной мембране располагается ряд рецепторов, которые регулируют функциональную (секреторную) активность. Париетальная клетка не является обособленной структурой. Она находится под влиянием вегетативной нервной системы, тесно связана с G-гастринпродуцирующими клетками и D-клетками, продуцирующими соматостатин. Стимуляция рецепторов париетальной клетки (М - ацетилхолином, Н2-гистамином, G-гастрином) с помощью группы вторичных сигнальных молекул активизирует работу протонной помпы. Рецепторы для соматостатина, простагландинов, эпидермального фактора роста участвуют в обратном процессе - ингибировании кислотной продукции, в том числе стимулированной гистамином. Решающим звеном в патогенезе язвенной болезни также является дисбаланс между факторами агрессии и факторами защиты слизистой оболочки желудка и ДПК. Важное место в ульцерогенезе отводится усилению воздействия агрессивного фактора, связанного с увеличением продукции НСl. Избыточная продукция последней при язвенной болезни, с одной стороны, генетически детерминирована (увеличение массы обкладочных клеток, повышенное высвобождение гастрина в ответ на прием пищи), с другой стороны, связана с нарушением нейроэндокринной регуляции (усилением вагусного влияния, гиперплазией и гиперфункцией G-, ЕСL-клеток). | Интегральный механизм действия современных антацидных средств складывается из: нейтрализации свободной соляной кислоты в желудке; предотвращения обратной диффузии ионов водорода; адсорбции пепсина и желчных кислот; цитопротекции; снижения внутриполостного давления в желудке и ДПК; спазмолитического действия; противодействия дуоденогастральному рефлюксу; нормализации гастродуоденальной эвакуации. Механизм действия ощелачивающих средств соответственно определяет и требования, предъявляемые к современным антацидным препаратам: хорошая способность к связыванию НСl и поддержание рН на уровне 3,0-4,0; высокая адсорбирующая способность для желчных кислот, лизолецитина и пепсина; оптимальное соотношение Аl/Мn; отсутствие феномена обратного пика секреции НСl, как, например, у антацидов, содержащих карбонаты кальция или натрия; незначительное влияние на минеральный обмен, моторную активность ЖКТ и рН мочи; минимально возможная энтеральная абсорбция ионов алюминия и магния; минимальный эффект метеоризма; быстрое купирование болевого и диспепсического синдромов и значительная продолжительность действия; наличие нескольких лекарственных форм, включая суспензию или гелевую форму препарата, приятный вкус. Все антацидные средства подразделяются на две группы: всасывающиеся и невсасывающиеся антациды. | В настоящее время большое значение в патогепезе язвенной болезни придается инфекционному агенту - Helicobacter pylori. Образуя в процессе жизнедеятельности аммиак из мочевины, эти микроорганизмы постоянно защелачивают антральный отдел желудка, что приводит к гиперсекреции гастрита, постоянной стимуляции обкладочных клеток и гиперпродукции НСl, вместе с тем ряд штаммов Н.pylori выделяют цитотоксины, повреждающие слизистую оболочку желудка и ДПК. Все это приводит к развитию антрального гастрита (типа В), желудочной метаплазии дуоденального эпителия, миграции Н.pylori в ДПК и в дальнейшем к язвообразованию. Причиной эндокринных симптоматических язв двенадцатиперстной кишки при гастриноме (синдром Золлингера - Эллисона), гиперпаратиреозе, сахарном диабете также является резкая гиперпродукция НСl. Гастринома (островковоклеточная опухоль поджелудочной железы) характеризуется рецидивирующими дуоденальными пептическими язвами на фоне выраженной гипертрофии слизистой оболочки желудка, гиперплазии G-клеток и гиперсекреции НСl. В сыворотке крови таких больных, а также в опухолевой ткани содержатся большие количества гастрина. Основными морфологическими проявлениями заболевания являются упорно протекающие и плохо поддающиеся обычной терапии дуоденальные язвы с соответствующим болевым и диспепсическим синдромом, особенностью которого является диарейный компонент, связанный с резкой гиперпродукцией НСl, закислением двенадцатиперстной и тощей кишок с последующим усилением моторики тонкой кишки. Диарея при данном синдроме наблюдается, по данным различных авторов, у 30-65% больных, причем у 7-18% пациентов поносы могут служить единственным проявлением заболевания. Дуоденальные язвы у больных первичным гиперпаратиреозом встречаются в 10 раз чаще, чем у остального населения. Язвенное поражение обычно бывает хроническим, язва локализуется в луковице ДПК и отличается упорным течением. Язвообразование при гиперпаратиреозе объясняется увеличением продукции НСl и повышением моторной функции желудка в ответ на гиперкальциемию; отрицательное действие на слизистую оболочку двенадцатиперстной кишки оказывает и паратгормон. Функциональная неязвенная диспепсия (ФНД). Под ФНД понимают патологическое состояние желудка и ДПК, проявляющееся периодически возникающей в течение года рецидивирующей болью и дискомфортом (тяжесть, переполнение, раннее насыщение, отрыжка, тошнота и пр.) в верхних отделах живота при отсутствии каких-либо клинических, биохимических, эндоскопических или ультрасонографических признаков известных органических болезней, которыми можно объяснить данные симптомы. ФНД в зависимости от особенностей клинических проявлений делится на язвенноподобную, дискинетическую и неспецифическую формы. Вопросы этиологии и патогенеза ФНД до сих пор остаются спорными и недостаточно изученными. В ряде возможных причин и механизмов, способствующих развитию ФНД, рассматривают факторы, среди которых НСl может играть определенную, возможно решающую, роль. Хотя уровень секреции НСl у больных ФНД по сравнению со здоровыми людьми и не повышен, однако, возможно, в данном случае имеет место гиперчувствительность слизистой оболочки желудка и двенадцатиперстной кишки к НСl. О роли НСl в патогенезе язвенноподобной формы ФНД косвенно свидетельствует и эффективность антисекреторных препаратов при ее лечении. Изжога и болевой синдром По частоте регистрации симптомов основным клиническим проявлением ГЭРБ является изжога - 81% случаев. В 57% случаев - это отрыжка кислым, а в 42% - боли в эпигастрии. Изжога - это типичный, часто моносимптом гастроэзофагеальной рефлюксной болезни. Изжога воспринимается большинством больных как мучительное чувство жжения различной интенсивности и продолжительности, локализованное за грудиной, в области глотки, шеи, реже в эпигастрии. Считается, что главным в механизме данного симптома при ГЭРБ являются длительное воздействие на слизистую оболочку пищевода кислотой и пепсином, причем решающим фактором является частота, интенсивность и продолжительность кислотных забросов (процент времени с рН<4,0). Длительное воздействие ионов водорода вызывает снижение порога чувствительности рецепторов стенки пищевода, реагирующих в норме на изменение давления в органе, перерастяжение и т.п. воздействия. Кроме того, симптом изжоги может быть вызван забросом желчи (билиарный рефлюкс) при желчных дуоденогастральном и гастроэзофагеальном рефлюксах, которые часто сопровождают патологию желчевыводящих путей, поджелудочной железы, моторные нарушения двенадцатиперстной кишки (дуоденостаз). В этом случае одновременно с изжогой больные часто предьявляют жалобы на чувство горечи во рту, особенно по утрам. В формировании симптома изжоги при патологии билиарного тракта, двенадцатиперстной кишки играет определенную роль рецепторный аппарат двенадцатиперстной кишки, реагирующий на поступление жирной пищи в ее просвет выделением холецистокинина и других регуляторных пептидов. Данные пептиды влияют на процессы висцерального восприятия в пищеводе, в том числе и кислотных забросов, вызывая, возможно, появление симптома изжоги. Провоцировать возникновение изжоги может прием определенных продуктов, курение, физическая нагрузка, наклоны туловища и принятие горизонтального положения сразу после приема пищи. | Варианты назначения антацидных препаратов при кислотозависимых заболеваниях Разбирая конкретные варианты назначения антацидных препаратов при кислотозависимых состояниях на примере антацида маалокс следует указать, что для лечения язвенной болезни двенадцатиперстной кошки данный антацид может применяться: с целью купирования выраженного болевого синдрома в период скрининговой фазы, а также в первые сутки приема ИПП (омепразол) до наступления блокады кислотной продукции в дозе до 90 мл, в 6 приемов. Суточная доза вводится в зависимости от режима питания (принимать маалокс следует через 1 и 3 ч после еды, т.е. после снижения буферного действия пищи и для компенсированного ощелачивания полости желудка после эвакуации желудочного содержимого); при язвенной болезни, не ассоциированной с Н. pylori, маалокс можно назначать как в комбинации с ИПП, так и в виде монотерапии. Монотерапия показана при небольших размерах язвенного дефекта и коротком язвенном анамнезе. Комбинированная терапия назначается при длительно незаживающих язвах для усиления цитопротективного эффекта (феномен фиксации факторов роста); при язвенной болезни, ассоциированной с Н. pylori, в случаях с трудно рубцующимися язвами (см. предыдущий пункт); в случае применения блокаторов Н2-рецепторов гистамина и их отмены, для купирования явления "рикошета"; после проведения эрадикационной терапии для купирования возможного эпизодического болевого и диспепсического (изжога) синдромов (прием любых антацидов и прочих сорбирующих средств во время проведения эрадикационной терапии нежелателен из-за возможного снижения эффективности антибактериального лечения); в качестве противорецидивной терапии в дозе 45-60 мл/сут суспензии или 4-6 табл/сут (обычно после завтрака и на ночь). | Боли при ГЭРБ чаще локализованы за грудиной или в левой половине грудной клетки, могут быть жгучими, давящими, колющими. Они значительно варьируют по своей интенсивности, иррадиируют в межлопаточную область, шею, нижнюю челюсть и по клиническим характеристикам практически не отличимы от коронарных. Боли могут появляться сразу после приема пищи, провоцироваться физической или эмоциональной нагрузками, возникать в покое, ночью, усиливаться при наклонных движениях туловища. Возникновение болей связывают с воздействием рефлюктата на слизистую оболочку пищевода и спазмом его гладкой мускулатуры. Основные причины развития болевого синдрома при язвенной болезни также обусловлены секреторными нарушениями: постоянное раздражение язвенного дефекта активным желудочным соком на фоне выраженного снижения внутрижелудочного рН; рефлекторные гипермоторные сокращения стенок желудка и ДПК, обусловленные гиперсекрецией соляной кислоты и закислением полости ДПК; повышение внутрижелудочной секреции, особенно в ночное время, при гипертонусе блуждающего нерва. Экспериментально доказано, что введение в полость ДПК жидкости с низким рН у больных хроническим дуоденитом и язвенной болезнью ДПК чаще всего вызывает болевой синдром. Известно, что избыточное закисление перенастраивает, понижает порог чувствительности к боли рецепторов, в норме реагирующих на механические воздействия, например перерастяжение полого органа или спазм гладкой мускулатуры. Повышение чувствительности происходит вследствие влияния водородных ионов на протонактивируемые катионные каналы указанных рецепторов. Помимо перечисленных основных кислотозависимых состояний, патологический кислотный фактор играет определенную роль в патогенезе болевого синдрома и синдрома нарушенного пищеварения у больных с хроническим панкреатитом. Закисление содержимого кишечника, возникающее при холестазе, бродильной диспепсии, также может нарушать процессы пищеварения, всасывания и моторной активности тонкой и толстой кишок. Все это приводит к появлению целого комплекса жалоб как болевого, так и диспепсического характера, значительно снижающих качество жизни пациентов. Место антацидных препаратов в терапии кислотозависимых заболеваний Классическим методом терапии кислотозависимой патологии, известным с глубокой древности, является химическая нейтрализация НСl в просвете желудка антацидными препаратами. Несмотря на столь продолжительную историю применения ощелачивающих средств и наличие в настоящее время в арсенале врачей лечебных препаратов, позволяющих эффективно контролировать продукцию соляной кислоты (ингибиторы протонной помпы - ИПП), применение антацидов не теряет своей актуальности. Напротив, в последние годы происходит переоценка роли антацидных средств как второстепенных препаратов при лечении кислотозависимых заболеваний, расширяются показания для назначения антацидов, увеличивается их практическая потребность. Сегодня появляются все новые эффективные средства медикаментозного контроля желудочного кислотообразования, обладающие минимумом побочных эффектов. Во врачебную практику внедряются медикаментозные препараты, позволяющие поддерживать небольшой дозой оптимальный рН желудка в течение суток. Вместе с тем накапливаются данные и о возможных неблагоприятных последствиях длительного лечения с помощью ИПП. Так, ИПП, являясь средствами, блокирующими ферментные системы париетальных клеток желудка, могут приводить последние в более уязвимое состояние по отношению к различным повреждающим агентам. Все больше появляется сведений о развитии гипергастринемии даже после небольших курсов применения ИПП. Регистрируются также и случаи непереносимости ИПП, вынуждающие врачей отменять их прием больными. Малопригодны ИПП в силу характерного для них латентного периода действия и для коррекции острых диспепсических расстройств там, где необходима "скорая антикислотная помощь", а также при так называемой терапии "по требованию". Общеизвестен факт, что больной всегда отдает предпочтение препарату, оказывающему быстрое купирование тягостного для него симптома. Здесь антацидные средства вне конкуренции. Однако не следует впадать и в крайность, заменяя эффективную патогенетическую терапию кислотозависимой патологии с помощью ИПП, на пусть и быстрое, но, к сожалению, кратковременное облегчение симптомов болезни антацидами. Современный врач должен рационально комбинировать лекарственные средства в соответствии с их фармакологическими особенностями и характером заболевания. Антацидные препараты непосредственно не затрагивают функционирование париетальной клетки, уменьшая агрессивность желудочного содержимого за счет химической нейтрализации соляной кислоты и связывания пепсина уже выделившихся в полость желудка. | Дополнительные показания для применения антацидов Как дополнительные средства к антисекреторной терапии антациды могут быть применены при неязвенной функциональной диспепсии, гастро- и дуоденопатиях на фоне приема НПВП. Антацидные препараты в терапии хронического дуоденита имеют несколько точек приложения: для лечения острого гастродуоденита в качестве дополнительного адсорбирующего средства при различных вариантах острого гастродуоденита, острого дуоденита; в качестве дополнительного антисекреторного средства к терапии блокаторами Н2-рецепторов гистамина или ингибиторами протонной помпы; в качестве дополнительного антисекреторного средства к терапии блокаторами Н2-рецепторов гистамина или ингибиторами протонной помпы у больных с обострением хронического гастродуоденита, хронического дуоденита любой этиологии, в том числе на фоне целиакии, язвенной болезни ДПК и желудка, поражений печени, поджелудочной железы; после окончания эрадикационной терапии язвенной болезни с явлениями вторичного дуоденита, для коррекции болевого и диспепсического синдрома на срок до окончательного рубцевания язвенного дефекта и стихания явлений вторичного воспаления (курсовой прием или прием "по требованию" ); для профилактики рецидивов хронического дуоденита любой этиологии (в том числе режим - "по требованию" ); для профилактики возникновения гастро- и дуоденопатий на фоне приема НПВП как самостоятельно, так и совместно с антисекреторными средствами; для предупреждения синдрома "рикошета" после отмены блокаторов Н2-рецепторов гистамина. Антациды быстро снимают такие симптомы, как висцеральный "ранний" и "поздний" болевой синдром, мгновенно купируют изжогу, отрыжку кислым и горьким, Маалокс больным хроническим дуоденитом целесообразно назначать через 1-1,5-3 ч после еды 3-4 раза в день и перед сном. В этом режиме антациды предупреждают затяжную кислую секрецию в базальную фазу при непрерывном желудочном кислотообразовании. Антисекреторные средства и антациды следует также применять для эффективного купирования болевого синдрома, создания покоя поджелудочной железе при обострении хронического панкреатита, снижение рН среды ДПК обеспечивает своевременность активации ферментных препаратов, быстроту наступления обезболивающего и заместительного эффекта. Возможно назначение антацидных средств при использовании ферментных препаратов без кислотоустойчивых оболочек. Однако режим применения должен быть рассчитан таким образом, чтобы антацидные препараты не связывали панкреатические ферменты. Антациды включаются в обязательные схемы лечения больных с бескаменным и калькулезным холециститом, дискинезиями желчевыводящих путей, бродильной диспепсией. Кроме того, антацидные препараты являются препаратами выбора при наличии противопоказаний к приему других антисекреторных средств, побочных эффектах ИПП, Н2-рецепторов гистамина, непереносимости указанных средств. Рационально назначая современные антацидные средства у больных с кислотозависимой патологией желудочно-кишечного тракта, врач обеспечивает полноценный саногенный эффект, значительно повышая качество жизни своих пациентов. | К всасывающимся антацидам, легко растворимым в желудочном соке, относятся: натрия гидрокарбонат (сода), магния оксид (жженая магнезия), магния карбонат, кальция карбонат (мел осажденный). Отличительными их свойствами являются очень быстрый обезболивающий эффект, купирование изжоги за счет большой кислотосвязывающей способности. Вместе с тем указанные ощелачивающие средства имеют короткое действие (от 5 до 30 мин), а при их применении возможно развитие феномена "кислотного рикошета", проявляющегося повышением продукции соляной кислоты в желудке после окончания действия препарата. Данный эффект особенно характерен для антацидов, содержащих ионы кальция и натрия. Помимо перечисленных отрицательных свойств всасывающихся антацидов, их длительное, систематическое применение может вызвать алкалоз или молочнокислый синдром. Сфера применения в настоящее время всасывающихся антацидов (смесей Бурже, Тамс, Ренин и др.) ограничивается рамками симптоматических средств. Это главным образом разовые приемы препаратов с целью купирования эпизодически возникающей изжоги, вызванной погрещностями в питании, злоупотреблении алкоголем. Невсасывающиеся антациды представлены как монокомпонентными препаратами [алюминия гидроксид (глинозем), алюминия фосфат, магния трисиликат, магния гидроксид], так и комбинированными лекарственными средствами (алюминиево-магниевые антациды, алюминиево-магниевые с добавлением алгината, симетикона и др.). В настоящее время наиболее широко распространены комбинированные невсасывающиеся антациды, содержащие в определенных соотношениях соединения алюминия и магния. Данные препараты наиболее соответствуют перечисленным выше требованиям к современному антацидному средству. В целом невсасывающиеся антациды, особенно содержащие в своем составе алюминий и магний (маалоксi), обладают продолжительным (до 3 ч) действием и способностью эффективно адсорбировать не только соляную кислоту, образуя с ней буферные соединения, но и пепсин, желчные кислоты и лизолецитин. Известно, что в повреждающем действии на слизистую оболочку желудка и пищевода соляная кислота и компоненты желчи конкурируют за право считаться более агрессивным агентом. Желчные кислоты также могут являяся патологическим стимулятором секреции поджелудочной железы у больных с хроническим панкреатитом, вызывающим болевой синдром, индуктором ускоренной перистальтики кишечника у пациентов с синдромом раздраженного кишечника, вызывая диарею. Следует отметить, что комбинированные невсасывающиеся антацидные средства, содержащие алюминий и магний (маалокс), обладают очень высокой, на уровне 59-96%, адсорбирующей способностью по отношению к желчным кислотам и лизолецитину. Данный вид антацидных средств также обладает и цитопротективным действием, возникающим как за счет образования защитного слоя препарата на поверхности эпителия, так и в результате повышения уровня эндогенных простагландинов в слизистой оболочке желудка. Стимуляция синтеза простагландинов приводит к улучшению качества желудочной слизи, нормализации кровотока, что значительно повышает регенераторный потенциал и в целом барьерные свойства слизистой желудка. Помимо перечисленного, немаловажной характеристикой невсасывающихся ощелачивающих препаратов является и практически полное отсутствие системных эффектов при применении адекватных терапевтических доз. Эффективность невсасывающихся антацидов основывается на их способности нейтрализовывать соляную кислоту. Параметры, характеризующие кислотонейтрализующую активность препаратов, - объем нейтрализации, скорость реакции, уровень внутрижелудочного рН и время его действия. Одним из важных свойств невсасывающихся антацидов является их буферная емкость, позволяющая осуществлять нейтрализацию соляной кислоты в желудке до уровня рН 3,0-4,0. Данный уровень кислотности не нарушает процессов пищеварения, обеззараживания пищи и сохраняет стимулирующее влияние на выработку бикарбонатов поджелудочной железой. Высокой кислотонейтрализующей способностью и быстрым эффектом обладают антациды, содержащие гидроксид магния Mn(OH)2 в количестве до 500 мэкв. Гидроксид магния, кроме того, обладает и антипептической активностью, угнетая высвобождение пепсина. Гидроксид алюминия Al(OH)3 отличается лучшим терапевтическим эффектом в связи со своим более длительным действием и выраженным адсорбирующим, обволакивающим и цитопротективным эффектами. Помимо перечисленных свойств, соединения алюминия умеренно снижают перистальтическую активность и повышают тонус нижнего пищеводного сфинктера, препятствуя возникновению гастроэзофагеального рефлюкса. При этом для таблетированных лекарственных форм характерна большая продолжительность поддержания рН желудочной среды на уровне 4,0, а скорость реакции быстрее у препаратов, применяемых в виде суспензии. Кроме того, форма лекарственного противокислотного средства в виде суспензии обеспечивает более равномерное распределение препарата по поверхности слизистой оболочки и нейтрализацию соляной кислоты на большей площади пораженного органа. Среди требований к современным антацидам важное место отводится минимальному развитию возможных неблагоприятных побочных эффектов (влияние на желудочно-кишечную моторику и электролитный обмен). Так, препараты, содержащие карбонатную группу (-CO3), вызывают появление отрыжки и/или метеоризма, алюминийсодержащие антациды - запоров, содержащие магний - послабления стула. Изменения электролитного обмена характерны в основном для всасывающихся антацидов (системный метаболический алкалоз). При длительном использовании больших доз Аl- и Мn-содержащих препаратов, особенно у больных с почечной недостаточностью, возможно накопление алюминия и магния в организме. Большим плюсом для практического применения является выпуск одного вида антацидного средства в разных лекарственных формах как в таблетках, так и в виде суспензии, что значительно облегчает подбор индивидуальной терапии конкретному больному, позволяет наиболее эффективно решать различные клинические задачи. К таким лекарственным средствам относится препарат маалокс. Маалокс - невсасывающийся антацид, представляющий собой сбалансированную комбинацию гидроокиси магния и гидроокиси алюминия, сочетающий в себе высокую кислотонейтрализующую активность (40,5 мэкв/15 мл суспензии или 18,5 мэкв/табл.), адсорбирующие, обволакивающие и прочие протективные свойства. Гидрооксид магния повышает резистентность слизистой оболочки желудка и усиливает слизеобразование, а гидроксид алюминия создает защитную пленку и усиливает синтез простагландинов. Комбинация алюминия и магния в препарате маалокс обеспечивает дополнение гаммы положительных свойств каждого антацидного компонента в отдельности и нивелирование указанных выше отрицательных сторон гидроокиси алюминия и гидроокиси магния. В целом препарат маалокс отличает быстрое начало антацидного эффекта и его достаточная длительность действия. Данные свойства препарата позволяют в максимально короткие сроки купировать болевой и диспепсический (изжога) синдромы. Помимо высокой кислотонейтрализующей активности, препарат маалокс отличает и дозозависимое влияние на моторно-эвакуаторную функцию кишечника, что имеет большое значение в терапии кислотозависимых заболеваний, сопровождающихся синдромом констипации. Препарат маалокс в настоящее время выпускается в трех лекарственных формах: таблетки № 20 (по 400 мг гидроксида алюминия и магния в соотношении 1,0); суспензия во флаконах по 250 мл (в 15 мл суспензии 525 мг гидроксида алюминия и 600 мг гидроксида магния в соотношении 0,9); суспензия в пакетиках по 15 мл (525 мг гидроксида алюминия и 600 мг гидроксида магния в соотношении 0,9). Используя данные лекарственные формы препарата маалокс, применяя разную частоту приема и варьируя разовыми дозами антацида, можно достичь необходимой для конкретного больного кислотонейтрализующей способности лекарственного средства в течение суток. Важным свойством препарата маалокс также является его независимый от кислотонейтрализующей активности цитопротективный эффект (стимуляция секреции бикарбонатов и слизистого компонента желудочного и кишечного сока, активизация синтеза простагландинов, улучшение микроциркуляции слизистой оболочки желудка и ДПК). Антациды обычно принимают через час после еды, когда наступает снижение защитного действия пищи, и перед сном - для уменьшения агрессивного действия соляной кислоты на слизистую оболочку желудка в ночное время. Для большей эффективности назначение антацидов должно осуществляться лечащим врачом, который подбирает соответствующий препарат, его дозы и режим приема, учитывая конкретную патологию, показания и противопоказания к назначению данного средства, особенности кислотопродуцирующей и моторно-эвакуаторной функций желудка и кишечника, характер болевого синдрома, развитие возможных побочных эффектов и т.д. Большое значение в подборе оптимального режима назначения антацидных препаратов имеет проведение больному с кислотозависимой патологией суточного мониторирования кислотной продукции, по данным рН-метрии желудка, пищевода и ДПК. Антациды нельзя принимать одновременно с большинством других препаратов, так как они обладают адсорбирующими свойствами и могут уменьшать всасывание, поэтому целесообразно назначать их через 1-2 ч после приема других лекарственных средств. Следует помнить, что даже в адекватных терапевтических дозировках длительный прием антацидных средств может способствовать появлению синдрома хронического запора. В меньшей степени таким свойством обладает маалокс за счет большего содержания ионов магния, обладающего послабляющим действием. Анализ интенсивности рубцевания язвенных дефектов слизистой оболочки желудка и ДПК на фоне применения препарата маалокс показал, что наибольшая частота рубцевания язвенных дефектов наблюдается при поддержании суточной кислотонейтрализующей активности на уровне 200-400 мэкв, а дальнейшее ее повышение неэффективно. Применение маалокса показано при острых гастритах любой этиологии, особенно сопровождающегося выраженным болевым синдромом. При хронических гастритах с пониженной и нормальной секрецией обычно достаточно применять маалокс в низком диапазоне доз (до 60 мл/сут). Как правило, антацидные средства при ГЭРБ в виде монотерапии назначаются у больных с неэрозивной формой болезни и минимальной симптоматикой в режиме по требованию. В остальных случаях антациды являются дополнительным лекарственным средством к ИПП или блокаторам Н2- рецепторов гистамина. Особенностью лечения с помощью антацидов у больных с ГЭРБ является рекомендация больным воздержаться от приема жидкости сразу после применения данных лечебных средств. У пациентов с ГЭРБ, сопровождающейся выраженным болевым синдромом, локализованным в загрудинной области, применение антацидных средств показано и с целью проведения дифференциальной диагностики между болями, связанными с поражением пищевода, и кардиальным болевым синдромом. |


